杨瑞医生的科普号
- 精选 肾脏回声增强的分型
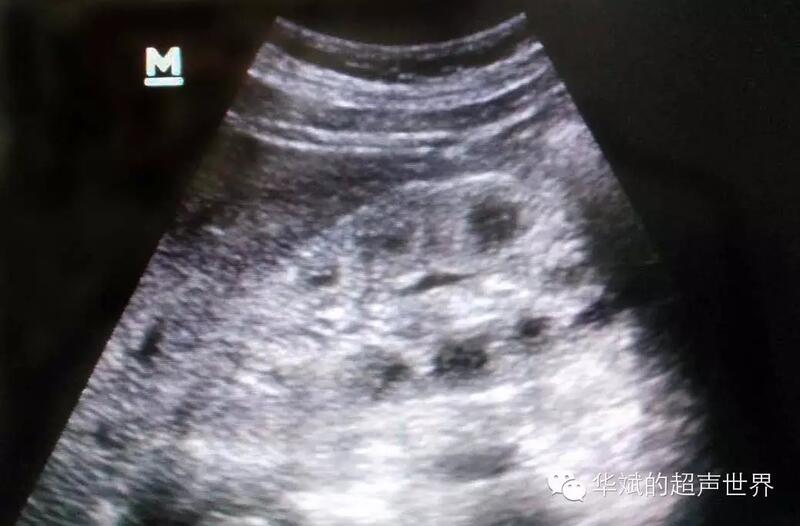
华斌的超声世界 2015-06-23 肾脏的回声增强可以分为两个类型: Ⅰ型表现为皮质回声增强,但髓质回声正常,皮髓质分界清晰; Ⅱ型则表现为皮质髓质回声同步增强,皮髓质无明显分界。 某些疾病导致Ⅰ型回声增强,某些疾病导致Ⅱ型回声增强,很多导致Ⅰ型回声增强的疾病会进展为Ⅱ型回声增强。导致肾脏Ⅱ型回声增强的疾病主要是慢性肾小球肾炎。 此外,还有一类表现为局灶性的皮质回声增强,主要见于感染和肾静脉血栓。 还有一类表现为单独的髓质回声增强(可以是部分性的)。主要见于髓质海绵肾和肾锥体纤维化。
 杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心5171人已读
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心5171人已读 - 精选 尿结石的“成因”
原创: 吕建林 金陵医学高峰论坛 4月2日 尿结石是一种古老的疾病,欧洲和东方古文明中都有尿路结石病的记载。随着人类社会的进步,人口平均寿命的延长,饮食习惯的改变,尿路结石病的发生率日益增多,2008年发生的三聚氢胺事件,暴露了现代食品安全和结石发病的关系,进一步引起了社会的广泛关注。尿石症是常见病,但大多数病人的确切病因仍不十分清楚,因此尿石症的发病率居高不下。尽管大多数患者经过微创治疗后,其结石之标虽被去除,但较多患者的病之本,病之根尚在,治疗后复发率也很高,预防措施也并不令人满意。尿石的形成不是单一因素所致,而是多种因素的作用结果。所谓尿石的“成因”,包括了尿石的形“成”和原“因”2个不同概念。 尿石形成的原因有宏观和微观因素,宏观因素在于机体的内外环境的变化,主要体现在代谢平衡的失调,电解质及酸碱平衡的紊乱。成石的微观因素在于尿液微环境的热动力学变化,主要体现在尿液中液相与固相转化的能障梯度变化,过饱和与尿液成石抑制因子对立力量的失衡。引起尿结石的六大重要因素是高草酸尿症、高钙尿症、高尿酸尿症、高或低pH尿、低枸椽酸尿症及低尿量。 一、尿石的形成与饮食的关系 人们已认识到尿石的形成与饮食有较大的关系。上世纪90年代以来的流行病学数据表明高钙饮食能降低尿结石的患病率和发病率。高钙饮食可以减少草酸从尿中排泄。一项研究对比了高钙饮食组和低钙饮食组结石的复发风险。高钙饮食组(30mmol 或1200mg)同时限制食盐、动物蛋白和草酸盐的摄入,低钙饮食组(10mmol或 400mg)同时限制草酸的摄入。相比于低钙饮食组,高钙饮食组的结石复发风险要低51%。但是另外一项关于绝经期妇女高钙饮食的研究,其结论却相反,在绝经期妇女高钙饮食组的结石患病率比低钙饮食组高17%。在意大利,20-39岁的结石患者伴有高尿钙尿症的比例(50.3%)远高于中老年病人(36%),但是伴有高尿酸尿的年轻患者的比例(5%)远低于中老年患者。同样,年轻人患有含钙结石病的为多,而中老年结石患者中以尿酸结石为多。在法国,无论是男性还是女性,尿酸结石的发病率随着年龄的增高而增高。在中国也具有这样的趋势。 研究发现饮食中的草酸盐仅仅与男性和老年女性的结石形成的风险有关。低草酸盐的摄入的群体与高草酸盐摄入的群体相比,摄入高草酸盐群体形成结石的风险要高20%,这与食用含有较高草酸在分的食物如菠菜的量有较大的关系,但是草酸盐的摄入多少与年轻女性结石形成的风险无相关性。虽然尿草酸盐是草酸钙结石形成的重要风险因子,但是饮食中的草酸却并不是唯一重要因素,食物中还有其它抑制因素。大量蔬菜的摄入能增加肌醇六磷酸盐的摄入。肌醇六磷酸盐能减少钙盐的结晶形成,同时还能减少尿钙的排泄。但是肌醇六磷酸盐的摄入抑制结石的形成作用仅仅表现在年轻女性中,而在男性人群中却无此作用。一项随机对照试验证实大量饮水能减少结石的复发。现今没有证据表明硬水可以增加结石的患病率。虽然有数据表明饮用硬水能增加尿钙的排泄,但是结石的患病率并没有增高。 尽管流行病学数据并没有证实,增加蛋白质的摄入可能会增加结石的患病率,但是短期的尿液的化学分析研究表明,减少蛋白质的摄入,尿液中枸橼酸盐和尿PH上升,而尿钙和尿酸的排泄也减少,但是在增加蛋白质摄入后尿草酸盐的排泄则明显增多。然而,在健康专业随访研究中,对45619例无肾结石病史的男性随访14年,动物蛋白仅仅与体重系数超过25kg/m2的男性的结石形成有相关性。在另外一项健康研究中,对27-40岁的96245例女性进行研究,结果表明动物蛋白并不是明显的结石的风险因素。低蛋白饮食的随机对照实验并未证实低蛋白饮食能预防结石的形成。相比于低钙饮食的患者,高钙饮食同时减少动物蛋白的摄入能降低结石的复发率,但是它的作用尚不能断定,而且不同种类的蛋白质在结石形成中的作用也是不同的。 二、促进成石物质与抑制成石物质 结石的形成过程主要可分为成核、生长、聚焦、固相转化等过程。在此过程中有多种促进成石物质与抑制成石物质的参与。促进成石物质包括:钙离子、草酸、磷酸、尿酸、蛋白质等因素;抑制成石物质包括:枸橼酸、镁离子、焦磷酸盐、大分子物质葡糖胺聚糖、RNA分子片段等。Curhan等指出尿液中的尿量、钙、镁、草酸、枸橼酸、钠、钾、磷和尿酸等与结石形成最密切,它们的浓度会影响结石的发生。尿液的成分与结石的形成密切相关。当尿液的成分发生变化时,结石就有可能在尿液中形成。尿液成分的变化,主要与体内代谢的变化有关。通过24h尿成石危险因素评估患者的代谢状况,结合药物及饮食指导能有效降低尿石症的复发率。 三、肾结石形成机制的学说 尿石的形成机制尚未完全明了,目前关于肾结石的形成机制有多种学说,包括:肾钙斑学说、过饱和结晶学说、基质学说、移植物缺乏学说、游离颗粒和固定颗粒学说、取向附生学说和免疫损伤学说等。这些结石的形成机制学说虽从不同的角度和方面对尿路结石形成的机制进行了论述,但是截至目前,还没有一种学说能够较全面地解释结石的形成机制。Robertson提出结石形成的6大危险因素为:①尿pH值降低或升高②尿草酸增多③尿钙增高④尿酸增多⑤尿中促进结石形成的物质增加⑥尿中抑制结石形成物质减少。草酸钙结石是泌尿系结石中最常见的一种形式,大多数结石的形成机制学说是针对草酸钙结石的研究。 四、尿石的形成与体重指数BMI 尿石的形成与体重指数BMI相关。无论是女性还是男性,高体重指数与结石患病率的增加明显相关。体重大于100kg的男性结石形成风险是体重小于68.2kg的男性的1.4倍。同样,在相同体重下,老年女性的结石患病率是年轻女性的1.9倍。对24h尿液进行了分析发现高体重指数BMI患者较低BMI患者而言,尿液中有更多的草酸、尿酸、钠和磷酸盐,同时高BMI的患者的尿PH相对较低。但是高BMI患者尿钙排泄量和尿草酸钙饱和度并未增加。尿尿酸的饱和度与BMI成正比关系。其它研究表明与BMI正常的结石患者相比,BMI≥30kg/m2的结石患者有较低的尿PH、高尿酸尿症和低枸橼酸尿症。同时随着BMI的增加,患者的尿PH随之下降。在低的尿PH下,肥胖症伴有结石的患者中63%为尿酸结石,而非肥胖症但伴有结石的患者中只有11%。另一项法国的研究显示在排除患有糖尿病的患者后,对1931位患有含钙结石或尿酸结石的患者进行了研究,结果表明尿酸结石的比例从BMI(<25kg/m2)正常的患者的7.1%上升至肥胖的结石患者(BMI>30)的28.7%。这也发生在女性人群中,从正常BMI的6.1%上升至高BMI的17.1%。肥胖症使结石患病率增加和对结石的形成的作用可能是因为胰岛素抵抗。虽然该假设目前并未被证实,特别是对那些不受糖尿病影响的患者,该假设并不能完美的解释。虽然BMI的增加与尿尿酸的增加相关,但是草酸钙结石形成的风险并未增加。 五、尿石形成与微生物 尿石形成的发生机制亦涉及细菌通过多种途径影响成石过程,细菌可以表现出促进成石或抑制成石作用。人体内影响泌尿系结石形成的细菌有3类:①第一类为诱发尿石形成,主要是通过分解尿素使尿液pH升高、加重尿路感染、降低尿石抑制因子的浓度、破坏尿路粘膜酸性粘多糖保护层从而促进晶体滞留。临床上许多细菌均能分解尿素,其中,变形杆菌和葡萄球菌为最常见,其次为克雷白杆菌属和假单胞菌属。尿路中产尿素酶细菌的存在是感染石形成的先决条件。形成的结石成分主要为磷酸铵镁(MgNH4PO4·6H2O)和碳酸磷灰石;②第二类是促进尿石形成的细菌,为非产尿素酶细菌(如大肠埃希菌、大肠杆菌、粪链球菌及白色念珠菌等),它们可能是作为外延结晶的晶核,并使尿液中晶体和胶体的正常平衡失调,造成尿晶体的大量析出。细菌在成石过程中可充当始动因子,具有促成核作用,细菌的代谢产物如聚多糖及粘蛋白可形成菌膜,对尿石起凝聚和支架作用,并可成为尿石核心,主要以大肠杆菌引起的尿路感染为主,尿路感染可引起尿液中微环境的变化,促使尿液中的过饱和物的沉淀,同时尿路感染引起的组织损伤,损伤面成为结晶粘附的“晶巢”,助于结晶的生长和聚集,促成的结石主要为草酸钙结石。③第三类为抑制尿石形成的细菌,这些细菌(主要为食草酸杆菌、乳酸杆菌和粪肠球菌等草酸分解菌)参与外源性草酸代谢,降低尿草酸浓度。 六、结石与遗传性疾病 流行病学研究能提供关于肾结石疾病的类型和相关风险因子等重要的信息。可以了解肾结石病常见的遗传变异和环境因素间的相互作用。尿结石病除了受各种各样的环境因素影影响外,还受遗传因素影响。但是已知有遗传因素而患结石疾病的患者罕见。此类病人常患有原发性高尿酸尿症,高草酸尿症、胱氨酸尿症, 2,8-二羟腺嘌呤尿症等。但是在结石病的人群中,这些疾病都是罕见疾病,并不是结石患病率较高的主要遗传学因素。现代基因学的研究结果表明,尿石症是多基因调控的常染色体遗传性疾病。目前,已经发现至少有3个位点的等位基因与草酸钙结石患者尿液中钙、草酸和枸橼酸的排泄有关系。但是,也有学者观察到夫妻一方患有尿石症时,其配偶尿石症的发病率也较高,提示尿石症的形成除了受遗传因素影响之外,周围环境因素对其发病也起着重要的作用。 有某些遗传缺陷或者疾病的个体,会表现出易患尿石症的倾向,这就是一种对尿石症的遗传易感性(表1—4)。遗传病学调查发现,尿石症的发病有明显的家族倾向。据统计,13.00%~46.00%的尿石症患者有家族性的病史,其中近亲结婚者更高。McGeown调查了174例尿石症患者的家族病史,发现结石患者的父母亲和同胞兄弟姐妹的肾结石发生率显著高于对照组的亲属。我国的郭芹梅也报告一个家系三代20个人中,有7例尿石症患者。还有人注意到,有家族史的尿石症患者结石的复发率比没有家族史者高得多。近年来,陆续有人发现高钙尿症的病人也有家族史。Pak发现一个家族12位成员患有含钙尿石症,其中6人伴有吸收性高钙尿症,2人的母亲虽然没有尿石症,但也存在着吸收性高钙尿症。Alaujem在一组22例特发性高钙尿症病人的报告中指出,患者的父母亲和其他血缘亲属中也存在着钙的代谢异常。 研究表明有结石家族史的男性的结石发病风险是没有家族史的两倍多。进一步双生子的结石遗传学的研究表明,同卵双生的双生子同时患结石疾病的比率(32.4%)是单卵发病的将近两倍(17.3%)。基于这些数据,遗传学因素的作用占各因素致结石形成的总作用的56%。许多含钙结石的候选基因的研究仍未能的出合理的分子机理。因为大多数结石患者伴有高钙尿症,所以可以研究可能导致高尿钙尿症的候选基因。但是一些基因,如维生素D受体、白介素1和TRPV5通道等,与高尿钙尿症并无相关性。最近一个表达可溶性腺苷酸环化酶的基因与高尿钙尿症和低骨密度有关,但是一般人群的该基因表达率和它在正常人的肾脏生理功能中起的作用还有待研究。在意大利,对一群因骨质疏松症而导致的高尿钙症,但未有结石病史的女性进行了研究,表明钙敏感受体的多态性与高尿钙症相关。而且先前的研究亦表明该受体与结石患者的高尿钙症相关,与原发的甲状旁腺亢进和结石形成有关。 一般认为,尿石症的发病与ABO血型的分布没有关系。但是,Rozanski等统计了3062例尿石症病人,发现其中并没有B型患者。另外,一组79例尿石症病人的报告中,54.5%的A型患者伴有高钙尿症,明显高于O型患者(30.7%)。人类白细胞抗原(human leucocyte antigen,HLA)是重要的遗传标志,已有学者发现含钙肾结石患者与对照组之间的HLA分布上,没有显著性的区别。另有学者在磷代谢障碍的尿石症病人中发现,高磷酸血症与HLA-B35的高频率表达有关,高磷酸尿症则与HIA-B13和HLA-B35的表达呈正相关,而与HLA-A28的表达呈负相关。 黄嘌呤结石是一种先天代谢缺陷,具有常染色体隐性性状,表现为黄嘌呤氧化酶缺陷。次黄嘌呤氧化为黄嘌呤,随后在生成尿素时受阻,血清尿酸水平较低,平均不足1.5mg/dL,血清和尿液中次黄嘌呤及黄嘌呤水平明显升高。因黄嘌呤的溶解性不及次黄嘌呤,可形成黄嘌呤结石。黄嘌呤及次黄嘌呤晶体沉积于肌肉非常少见。偶尔别嘌呤醇用于治疗尿酸性尿石病或痛风的患者形成黄嘌呤结石。然而别嘌呤醇仅部分抑制别嘌呤醇活动,血清尿酸很少减少到3 mg/dL,因此,很少发生黄嘌呤结石。黄嘌呤结石最有效的治疗是大量液体摄入。矛盾的是别嘌呤醇似乎有可能通过抑制黄嘌呤氧化酶抑制了次黄嘌呤氧化为黄嘌呤,导致晶体的减少。黄嘌呤结石能够发生在接受大剂量别嘌呤醇治疗的Lesch-Nyhan综合征的患者。这种病症的次黄嘌呤鸟嘌呤磷酸核糖转移酶的缺陷导致次黄嘌呤的蓄积。次黄嘌呤然后被黄嘌呤氧化为黄嘌呤,继而形成尿酸,这一病症患者的血清尿酸偏高,大剂量的别嘌呤醇有时有必要用于降低血清尿酸水平。如此大剂量的别嘌呤醇带来尿液大量黄嘌呤的蓄积,形成黄嘌呤结石。二羟腺嘌呤尿症结石患者具有腺嘌呤磷酸核糖转移酶缺陷。这将对饮食腺嘌呤的正常代谢产生干扰。当正常通路受阻,腺嘌呤被黄嘌呤氧化酶氧化为8-羟基腺嘌呤和2,8-二羟羟基腺嘌呤。因为二羟羟基腺嘌呤不可溶,当析出时就形成结石。2,8-二羟腺嘌呤尿非常少见,其杂合发生率不足1%。二羟腺嘌呤尿症结石是射线可透的,因此与尿酸结石相似,但在生理性尿PH值范围内不可溶。因此碱化实际上可能造成其生长。尿酸结石光滑淡黄,2, 8-二羟腺嘌呤尿症结石则是粗糙以及灰白外观。红外分光镜检查能够区分尿酸结石和2, 8-二羟腺嘌呤尿症结石。但比色测定不能区分。这种情况虽然很少见,但对儿童射线可透结石则需怀疑。红细胞腺嘌呤磷酸核糖基转移酶检测可以确诊二羟腺嘌呤尿症。将二羟腺嘌呤尿结石浸泡于液氮,然后暴露于紫外光表现出强烈的蓝色荧光,而尿酸结石则没有。 流行病学调查证明,各种种族的人群都可能罹患尿石症。但是,其发病率在不同种族人群之间是明显不同的。在南非,欧洲人、印度人和非洲斑图人尿石症的发病率有显著的差异。当地的白人群体中,患尿石症的人很多,而斑图人极少患尿石症。在泰国的尿石症高发地区,华裔居民患一般的疾病比当地居民少。但是,他们的肾结石发病率却明显高于当地居民。一般认为,黑色人种尿石症的发患病率比其他人种低。Goetzee在南非连续8年观察了16.2万非洲人尿石症发病率的变化情况,发现黑人尿石症患者仅占0.1‰。Schey等报告白种人和非白种人尿石症患病率之比为4.13:1。黑人尿石症发病率低的原因目前尚不清楚,其原因可能是黑色的皮肤可以保护人体少受紫外线的照射,从而减少维生素D的合成。黑人的社会经济地位低于白人,黑人患尿石症后的就诊率和住院率较低,容易造成统计信息上的偏倚;黑人尿液中的粘蛋白浓度很低,甚至缺乏,但黑人尿钙和尿磷的水平都比较低。黑人尿石症发病率偏低并不是绝对的,当他们的生活环境和条件发生变化的时候,其发病率也随之发生改变。Quinland注意到,黑人摄取类似白人的饮食时,其尿石症发病率也随之增加。Mason认为在军队中,白人与黑人的生活条件是一致的,他们尿石症的发病率也没有明显的差别。因此,关于尿石症种族发病率的差异到底是由于不同种族人群的饮食和生活习惯的不同所造成,还是因为不同种族人群对疾病的遗传易感性不同所致。还有待于今后更进一步的研究。 疾病名称 染色体遗传形式 原发性高草酸尿症 常染色体隐性遗传 黄嘌呤尿症 常染色体隐性遗传 2,8二羟腺嘌呤尿症 常染色体隐性遗传 胱氨酸尿症 常染色体隐性遗传 肾小管酸中毒 常染色体隐性遗传 家族性低尿酸血症 常染色体隐性遗传 儿童型多囊肾 常染色体隐性遗传 儿童型肾髓质囊性病 常染色体隐性遗传 家族性高钙血症 常染色体显性遗传 尿酸盐结石 常染色体显性遗传 先天性肾盂积水 常染色体显性遗传 成人多囊肾 常染色体显性遗传 七、高尿酸尿性草酸钙结石 高尿酸尿性草酸钙结石已成为一个独立的、区别于特发性含钙结石的临床综合征。凡是高尿酸尿并发反复发作的草酸钙结石形成,而临床上没有原发性甲状旁腺功能亢进、高草酸尿及高钙尿等疾患的结石病人,即可划分为高尿酸尿性草酸钙结石的范围。高尿酸尿性草酸钙结石多见于男性,发病高峰年龄为40~50岁。1968年,Prien等首先观察到痛风病人经常自尿中排出草酸钙成分的结石,但这些病人并没有钙代谢方面的异常。而后,一些学者先后发现,相当多的草酸钙结石病人尿中排出的尿酸量明显高于正常人,这些病人在临床上可以没有痛风的症状,在应用抗嘌呤代谢药物使病人尿酸排出降到正常水平后,就会显著地减少新结石的发生。这些情况提示高尿酸尿与草酸钙结石形成之间可能存在着内在联系。 八、胱氨酸结石 胱氨酸结石是由先天性胱氨酸尿所致。胱氨酸尿症是由于近端肾小管腔刷状缘对胱氨酸和二碱基氨基酸(鸟氨酸、精氨酸、赖氨酸)重吸收机制障碍引起的遗传性疾病。1994年首次报道负责编码rBAT蛋白的SLC3AI基因变异与I型胱氨酸尿症有关,由此开始了包括I型和非I型胱氨酸尿症的基因多重性变异的发现。近年来,分子生物学的迅速发展,使人们对胱氨酸结石的病理生理和遗传基因等方面有了更深入的认识。 九、其它 肾小管酸中毒(RTA)自1936年首次报告以来,逐渐引起人们的重视。肾小管性酸中毒(Renal Tubular Acidosis,RTA)是一种以肾小管酸化功能障碍为主的综合征,具有高氯性代谢性酸中毒的特点。RTA可导致肾钙化及肾结石形成,严重者可导致肾衰而死亡。原发性甲状旁腺功能亢进症可引起高钙尿症和肾结石。在许多研究中,在原发性甲状旁腺功能亢进患者中,24%的患者发展为草酸钙或磷酸钙组成的泌尿系结石,对尿结石患者的评估需考虑多种因素,包括病人的年龄、急性还是慢性发作、相关的药物使用情况等。
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心1793人已读 - 精选 体外冲击波碎石治疗上尿路结石安全共识
原创: 现代泌尿外科杂志 现代泌尿外科杂志9月30日 本文刊登在《现代泌尿外科杂志》2018年第8期诊疗安全共识栏目。 (中国医促会泌尿健康促进分会,中国研究型医院学会泌尿外科学专业委员会) 中国成年人尿路结石的患病率约为6.5% [1],严重威胁着人民群众的身体健康。自上世纪80年代初,德国Dornier公司生产出世界上第一台体外冲击波碎石机以来,尿路结石的治疗发生了“革命性”变化,体外冲击波碎石(extracorporeal shock wave lithotripsy,SWL)成为上尿路结石微创治疗的主要方法之一。 国产碎石机1982年开始研制,1985年陆续应用于临床,经过三十多年的发展,SWL已广泛应用于各级医院,其有效性及安全性得到广大泌尿外科医师及患者的认可。 但是,由于存在规范化培训、设备性能、操作水平、病例选择及患者健康教育水平等方面的差别,医疗过程中出现的并发症甚至医疗纠纷时有发生。有关SWL导致肾脏损伤(如早期并发症:肾挫裂伤、肾周血肿等,晚期并发症:继发性高血压,继发性糖尿病等)及SWL相关肾功能及肾单位保护的相关研究也备受关注。因此,提高对SWL治疗安全性的认识,对SWL的顺利开展具有重要的临床指导意义。 本共识将从条件保障、人员培训、规范操作、并发症防治和患者管理等方面,从多角度推荐SWL的安全准则,希望为从业者的临床实践提供参考。 1 医院、科室条件保障 1.1组织构架 1.1.1 医院保障 开展SWL的医院应具备的学科至少包括:泌尿外科、内科、放射科、超声科,同时还应具备处置严重并发症的应急处理机制(包括:急会诊、科室间转运机制等),以保障接受SWL患者的基本医疗安全;医院提供的X线定位碎石机及机房应配备射线防护设施以保证附近环境安全和医护人员自身安全;操作医师及技师需通过相关放射培训并获取相应上岗资格;碎石室应制定严格的放射防护管理制度及放射防护应急处理预案,设定责任人。 1.12 科室管理 开展SWL的临床科室还应具备以下保障条件,包括:配备专门的医技团队以保障SWL工作的顺利开展;具有基本腔内技术处理SWL相关并发症;科室需要根据医院的实际情况,开展门诊、急诊及住院患者的SWL;制定患者接诊、治疗、随访的管理流程及处理严重并发症的应急处理预案。 专家共识推荐:SWL的安全和顺利开展,需要医院及科室的政策扶持和设备硬件及人员保障,开展SWL的医院及科室需要拥有处置严重并发症应急处理机制、条件及能力,以最大限度地保证SWL患者的安全。1.2设备匹配(机房要求) 目前,体外冲击波碎石机定位系统为B超或X线定位,为保证患者和医护人员的安全,X线定位设备安装的主机房要求具备X线防护(具体标准参照GB9706.12的要求并由当地防疫部门检查)条件。空间要求:主机房面积≥25㎡,高度>2.5m,操作及辅助房面积≥12㎡(隔室操作);电源按照具体机型要求,设备应有良好的保护接地线,以保证机器安全工作;通风设施完备。 1.3人员配备 SWL虽为非侵入性且安全性较高的一项治疗方法,但高能冲击波仍可对组织产生一定的生物学效应,结石本身也可产生较严重的并发症如脓毒血症、肾功能损害等。X线定位的碎石机射线也会对医护人员造成伤害。因此,相关医师和和技术人员应熟悉有关冲击波碎石原理,并进行SWL相关专业培训,具备射线安全防护意识和SWL专业技术能力。 专家共识推荐:SWL的安全防护必须同时针对患者和医护人员。X线定位设备安装的主机房要求具备X线防护, 机房通风良好,空间及电源按照具体机型要求,设备应有良好的保护接地线,以保证机器安全工作。开展SWL的医院或科室必须配备接受SWL规范化培训的医生和技术人员,术前患者应由泌尿外科医师评估适应证,相关医技人员熟悉泌尿系结石治疗经过、掌握SWL适应证和禁忌证、选择碎石参数以及X线防护制度,保证SWL过程中患者和医护人员双方安全。 1.4患者管理 需要重视患者管理和SWL疗效评价。治疗前必须详细询问病史,包括既往史、用药史、过敏史、月经史、是否妊娠,尤其要重点询问有无服用抗凝药物;按照要求进行术前检查,进行充分的术前沟通,完善术前谈话,签署知情同意书;治疗过程中应密切观察,记录患者的不良反应。术后应由治疗医生进行随访,评估治疗效果,完成患者的全程管理及诊疗数据的收集和分析。 专家共识推荐:SWL时应重视患者的全程管理。SWL前患者应首先完成“疾病评估(是否适合碎石)”——“安全评估”——“患者教育”——“知情同意”的流程式管理;SWL期间应密切观察,记录患者的不良反应,SWL结束后患者患者需完成“疗效与并发症处理”的管理,需配合完成“后续信息反馈”,保证在适合SWL的患者中安全有效开展SWL。 2 实施操作 2.1患者评估 2.1.1 SWL适应证 多种指南[2-3]将SWL列为直径≤20 mm的肾盂及上/中盏结石的首选治疗方法。直径>20 mm 的肾结石和鹿角形结石可采用经皮肾镜取石术(percutaneous nephroscope lithoipsy,PCNL)或联合应用SWL。SWL治疗肾下盏结石的无石率较低,直径< 10mm的结石仍然可首选SWL。对于有以下不利因素者,可考虑首选腔镜治疗。影响下盏结石碎石成功的不利因素有:①难以粉碎的结石(一水草酸钙、磷酸氢钙、胱氨酸结石);②下盏漏斗部与肾盂之间的夹角为锐角;③盏颈长度>10 mm;④漏斗部宽度10c m。对于输尿管结石,直径
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心2855人已读 - 诊后必读 体外冲击波碎石治疗后的常见并发症解读
体外冲击波碎石术(SWL)是非复杂尿路结石的首选治疗方法。因其操作简便,安全有效易于为广大尿石症患者所接受。但是,由于存在规范化培训、设备性能、操作水平、病例选择及患者健康教育水平等方面的差别,看似简单SWL也时有并发症甚至医疗纠纷的发生。SWL在治疗尿路结石的同时,也不可避免对人体组织和器官带来一定的影响甚至损伤,并且多数情况下,SWL只是将结石原地粉碎,治疗后结石并不是消失,而是还要经历一段排石过程。因此广大患者应该对SWL治疗结束后的一些事项充分了解,如遇到并发症能够做到心中有数,从容应对。 血尿 多数患者在SWL治疗后会出现不同程度的血尿,一是由于冲击波对结石周围尿路粘膜的震动,引起小血管破裂导致,二是结石颗粒在移动过程中划伤粘膜导致的出血。一般来说出血量不大且范围比较局限,凝血功能正常者均可自行止血。有些患者结石堵塞部位可能血管分布稀疏,SWL后血尿不明显甚至未出现肉眼血尿。因此不能单凭血尿的严重程度来判断碎石的效果。绝大多数的血尿在多饮水的情况下会在几天内消失,可不必惊慌。 肾绞痛 肾绞痛是由于结石急性梗阻导致尿液滞留肾内使肾内压骤然升高所致。理论上只要结石未完全排出均有可能因突发急性梗阻诱发肾绞痛。多数患者SWL后会因为结石的松动使肾内压减低,肾绞痛减轻。但也有患者SWL后出现肾绞痛加重,并因此质疑医生的治疗,引发医疗纠纷。其可能的原因有:1.SWL后输尿管粘膜肿胀增厚,其和碎石颗粒贴合紧密导致梗阻加重,出现更为严重的肾绞痛;2.结石粉碎后形成输尿管石街,细小的碎石颗粒将结石与输尿管粘膜之间的缝隙填满导致梗阻加重,出现更为严重的肾绞痛。一般来说,输尿管粘膜水肿会在三四天后明显减轻,疼痛缓解。在此之前如果疼痛难忍可以视疼痛的严重程度,逐级采取口服止痛药、肌注或静点止疼药、再次小剂量SWL以及输尿管插管止疼等处理措施。 尿路感染 SWL后尿路感染的发生率约为7.7%~23.5%,而菌血症的发生率可以高达14%,败血症为1%~2.7%,是可危及患者生命的首要严重并发症。因此施行SWL前应严格评估,合并未控制的尿路感染的患者禁行SWL治疗。术后如出现发热等尿路感染迹象,应立即行血常规,血、尿细菌培养及药敏试验,在血,尿培养结果出来之前先选择广谱抗菌药物,待培养结果后再改用敏感抗菌素;如出现精神不佳,发热或体温降低、外周血白细胞升高或降低、心动过速、呼吸急促、血压下降等感染性休克表现时,应立即按感染性休克处理原则治疗,同时应行输尿管插管或经皮肾穿刺造瘘术进行有效的尿路引流。 肾脏损伤 冲击波碎石过程产生的应力效应和空化效应是导致肾组织损伤的主要原因。肾脏损伤主要表现为出血和形态的改变,轻者可表现有血尿、肾包膜下血肿,严重可导致肾单位永久性损失、弥漫性纤维化、瘢痕、完全性肾乳头坏死,甚至不可逆的急性肾功能衰竭和肾脏破裂。造成肾损伤的风险因素主要有①患者因素:如凝血障碍、使用抗血小板药物、糖尿病、高血压、冠状动脉疾病、尿路感染和肥胖等;②技术因素:包括放电电压、冲击次数、频率及定位的准确性;③设备因素:碎石机的质量和波源类型等。SWL术后血肿的诊断主要依靠影像学检查。若患者在SWL后出现严重而持续的腰痛,应及时超声筛查或CT平扫。大多数血肿6周至6个月内可以自行吸收,对肾功能和血压几乎无不良影响。对于严重肾裂伤伴肾包膜下血肿,保守治疗效果欠佳时,可考虑行选择性动脉栓塞或急诊手术清除血肿,同时缝合肾破裂口。对于肾破裂严重的患者必要时行肾部分切除或肾切除术。SWL 后尿外渗患者,积极解除梗阻、充分引流尿液是治疗的关键。对于尿外渗较重的患者必要时行肾周积液或尿囊肿穿刺引流,同时行抗感染治疗。 结石残余或石街 残石碎片或石街可导致血尿、疼痛、感染、输尿管梗阻及肾积水等并发症。SWL后可辅以排石药物尽快将残石排出(例如枸橼酸氢钾钠颗粒—友来特,兼具溶石与排石作用),如果因结石坚硬难碎,输尿管狭窄或结石与输尿管粘连等因素导致多次碎石不成功,则需要行内腔镜手术微创治疗。对于无症状残余肾结石未排出者,可以暂不治疗,定期复查即可。 SWL虽然看似简单方便,但如果适应证选择和操作不当也可能造成比较严重的并发症,值得每位实施该治疗的医师的警惕。广大尿石症患者也应该对SWL并发症有充分的认识,以期和医生配合获得最佳疗效。
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心3920人已读 - 就诊指南 指南|超声引导下经直肠前列腺穿刺安全共识
原创: 潘欢 大家泌尿 前列腺穿刺活检仍然是确诊前列腺癌的金标准,良好的穿刺技术应兼具较高的敏感性和特异性。如何针对前列腺癌疑似患者完成安全、高效的前列腺穿刺,将对早期发现前列腺癌并以此制定合理化治疗方案具有极其重要的临床意义。目前,直肠超声引导下前列腺穿刺活检为主要的穿刺方式,包括经直肠和经会阴两种途径。两种途径穿刺的阳性率相似,临床上以经直肠途径活检更为常用。 1.医院、科室条件保障 (1)科室管理 经直肠前列腺穿刺活检的安全和顺利开展,需要医院及科室的制度和硬件设备保障,开展经直肠前列腺穿刺活检的医院及科室需要具备多学科协作诊治机制和应对危急重症的应急处理能力,以最大限度地保证经直肠前列腺穿刺活检患者安全。 (2)人员配备 建议开展经直肠前列腺穿刺活检的医院或科室配备通过专业培训的专科医生和专科护士。同时,相关医护人员必须熟练掌握前列腺相关影像知识、前列腺穿刺活检的指征、规范的穿刺操作流程以及穿刺相关并发症的预防和处理等,最终保证经直肠前列腺穿刺活检过程中医患双方的安全。 (3)设备配置 经直肠前列腺穿刺活检相关的设备需齐全,包括B超机、直肠超声探头、活检枪、穿刺针和穿刺定位架。部分专家建议有条件的医院可使用冠状、矢状面实时双画面成像的彩超设备,使用带有双穿刺通道的探头。 穿刺针切割组织的长度有1.5 cm及2.2 cm两种设定,临床应用时可结合前列腺大小、可疑病灶的大小及位置选择合适的切割长度。同时,穿刺应在手术室或独立穿刺室进行。 (4)患者管理 前列腺穿刺需同样重视患者的全程追踪管理。 前列腺穿刺前患者应首先完成“安全评估”、“疾病教育”、“知情同意”的流程式管理;穿刺期间患者需完成“诊断意义与并发症处理”的管理和教育;穿刺结束后患者尚需配合完成“后续信息反馈”和“规律随访追踪”。 最终,保证在正确认知和理解的基础上,在疑似患者人群中安全有效开展前列腺穿刺。 2.实施操作 (1)前列腺穿刺适应证 PSA是前列腺癌诊断、疗效评价时最为临床认可的血清标志物,结合国内前列腺癌发病现状,专家一致同意50岁以上男性常规进行PSA和直肠指检(DRE)检查,对于有前列腺癌家族史的男性人群,应该从45岁开始定期检查,对DRE异常、影像学异常或有临床征象(如骨痛、骨折等)等的男性应进行PSA检查。结合患者PSA及衍生指标、影像学改变及DRE,满足前列腺穿刺标准或重复穿刺标准的疑似患者建议行前列腺穿刺或重复穿刺。针对重复穿刺患者,改变穿刺路径或行基于多参数MRI/超声影像融合引导下的靶向穿刺都是提高重复穿刺阳性率的优化方案。关于重复穿刺的时机尚有争议,建议距前次穿刺3个月或更长时间,待前次穿刺后前列腺组织结构完全恢复。 (2)经直肠前列腺穿刺禁忌证 经直肠前列腺穿刺无绝对禁忌证。当凝血功能障碍得到纠正,急性感染得到控制,高血压危象、心脏功能不全纠正,糖尿病血糖稳定可行前列腺穿刺。 (3)临床操作 针对初次穿刺的疑似前列腺癌患者,一般推荐10~12针系统穿刺。穿刺前,建议完善必要的术前检查,并仔细评估患者重要脏器的功能状态、身体状况及可能影响穿刺的合并症及合并用药。经直肠前列腺穿刺前建议常规预防性使用喹诺酮类抗生素,并在穿刺前完成肠道消毒,降低穿刺导致感染的发生风险。应详细记录穿刺相关信息、穿刺标本编号与穿刺部位,标本瓶分别编号送检。患者病理报告应按前列腺穿刺病理规范化模式进行报告。 (4)前列腺穿刺并发症及处理 ①出血 经直肠前列腺穿刺活检后均可能发生血尿和血精,但通常轻微且具有自限性;经直肠穿刺还可能导致直肠出血,但严重的直肠出血是罕见的。 预防出血的措施包括:穿刺术前停用抗凝血类药物;术前常规检查血常规和凝血功能;穿刺时定位准确,尽量避开尿道和膀胱;合理选择前列腺穿刺针数及穿刺路径等。 ②感染 预防性应用氟喹诺酮类抗生素对预防经直肠前列腺穿刺导致的感染有益。但临床需注意,氟喹诺酮类药耐药菌群的产生,适当情况下需根据细菌培养及药敏试验选择性用药控制感染。若穿刺后出现感染、败血症等相关并发症需要及时发现并积极处理,避免造成严重不良后果 。 减少感染的策略包括:采用穿刺前灌肠和直肠消毒、敏感抗生素应用,严格掌握穿刺适应证以减少不必要的穿刺,合理穿刺针数和选择经会阴前列腺穿刺途径等都可以减少穿刺术后感染的发生。 ③其他并发症及处理 前列腺穿刺术可能出现迷走神经反射、急性尿潴留及下尿路症状等,这些并发症多不会造成严重不良后果,且发生率不高,给予对症处理后能有效缓解。 (5)特殊人群处理 代谢综合征(MS)是一组复杂的代谢紊乱症候群,可明显增加前列腺穿刺活检术后并发症的发生。应重视MS患者所受到的基础疾病影响,认真询问肥胖、糖尿病、高血压、高血脂病史。对MS患者行前列腺穿刺应采取:选择敏感抗生素、控制血糖、改用经会阴穿刺途径等,并重视对该类患者进行密切随访和评估并发症。 参考文献:中国医促会泌尿健康促进分会,中国研究型医院协会泌尿外科专业委员会.超声引导下经直肠前列腺穿刺安全共识(J).现代泌尿外科杂志,2018,23(11):814-819.
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心2993人已读 - 医学科普 5招帮你远离肾结石!
现有的医疗条件下,肾结石算不上绝症,发现后尽早治疗,一般没有大碍。 但问题是一旦发现往往伴随着剧烈疼痛,而且结石个头较大。 在治疗上,体外排石效果因人而异,效果难以保证;微创手术取石,效果好但开销大、身体恢复时间长。在不良生活方式的诱导下,肾结石的高发年龄段日趋年轻化。 所以,要是管不住嘴迈不开腿,肾结石迟早来找你!只要学会这五招,就能在很大程度上跟它说拜拜了~ 赶紧拿出小本本,做好记录。 第一招:多喝水 水对于人体新陈代谢和电解质平衡至关重要,水喝少了,尿液便浓缩,其中的盐类成分浓度增高,容易形成肾结石或尿路结石。 所以一定不能不注意水量的摄入。喝得多,排尿量才会增加,尿内晶体浓度下降,尿路更便于被冲洗,结石也就“结”不成了。即便有一些小结石,也会被尿液慢慢冲排出去。 所以,在炎热的夏季或是出汗比较多的职业人群,一定要注意多喝水。 记住!每天八杯水(2000毫升左右)! 第二招:不要用饮料代替水 说起饮料,拿在手里有范,喝起来有滋有味,真是年轻人的心头好啊。 但真相是饮料≠水。饮料中的草酸钙、磷酸盐含量很高,有的饮料中甚至含有大量咖啡因,它们都是引发肾结石的元凶。 有研究称,就算每天只喝一罐含糖汽水,也会使得肾结石的几率增加23%。如果你以为多喝饮料就等同于喝水,那就大错特错了。 白开水才是最实惠、最健康的饮品。 第三招:加强运动 久坐极不利于钙质的吸收,钙盐成分被迫进入尿液,诱发肾结石或尿路结石。 与其坐以待“石”,不如赶紧行动起来,把握好一切可以锻炼的时间,上班间隙做做办公操,日常出行,距离不是太远的话,完全可以骑车或步行。 总之,要迈开腿。 第四招:避免吃的太油腻、太咸 有研究显示:每天吃素和鱼肉者,比起每天吃100克肉的人,患肾结石的可能性要低30%~50%。 肉类吃得过多,蛋白质摄入量也就过多,尿酸便会升高,从而引发肾结石。 而吃的太咸同样不好。钠摄入多了,会增加肾脏对钙的排泄量,从而增加肾结石风险。所以火锅、干锅等重口味悠着点吃。 管住嘴,才能守护健康。 第五招:避免草酸摄入过多 对肾结石的成分加以分析就会发现,有80%是含钙结石,草酸钙、磷酸钙为其主要成分。 富含草酸的食物主要有:菠菜、苋菜、甜菜、竹笋、芹菜、葡萄、杏子、李子、茶等。 一般情况下,草酸盐会与肠道中的钙相结合,以尿液排出体外。草酸盐摄入过多,超出机体代谢能力,便会在尿液中浓缩结晶,形成结石。 我们要做的,就是尽量减少草酸的摄入。比如,吃菠菜的时候用热水焯一下,不喝浓茶(尤其是空腹时)。
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心965人已读 - 就诊指南 专家论坛:前列腺穿刺活检术后感染的防治策略
陈兴发,西安交通大学医学院第一医院泌尿外科教授,主任医师,硕士生导师,现任中华医学会泌尿外科分会结石学组委员,陕西省医学会泌尿外科分会副主任委员,中国医初会泌尿健康促进分会委员,国际尿石症联盟委员,陕西省医师协会泌尿外科分会顾问,西安市泌尿分会结石学组名誉组长,《现代泌尿外科杂志》编委。多年来主要致力泌尿系结石的基础与临床研究和泌尿系统超声诊断及介入治疗,主持参与陕西省及国家自然科学基金。参与编写《泌尿男生殖系统肿瘤学》,《现代精囊疾病诊断和治疗》,《泌尿男生殖系感染》、《男生不育》、《男生性功能障碍》,《体外冲击波碎石术技术》,《泌尿系结石诊断治疗学》、《泌尿系结石诊疗指南》、《输尿管结石诊疗指南》,《外科学》,《前列腺疾病防治》等多部著作。发表论文60余篇。 本文刊登在《现代泌尿外科杂志》2018年第8期专家论坛栏目。 前列腺癌(prostate cancer,PCa)是我国最为常见的泌尿系统恶性肿瘤之一,临床上多采用超声引导下穿刺取前列腺组织进行组织学分析,以明确前列腺癌的病理诊断、分级以及侵袭性。根据穿刺途径,前列腺穿刺可分为超声引导下经直肠和经会阴途径,其中经直肠前列腺穿刺活检是目前最常用的途径[1]。 经直肠前列腺穿刺时穿刺针在超声探头成像的引导下刺破直肠黏膜进入前列腺组织中,在此过程中,难免会将直肠中的细菌带入前列腺组织以及尿道中,从而引起穿刺术后的感染。因此各国PCa诊治指南中普遍推荐在穿刺前给予预防性抗生素,以减少穿刺术后感染的发生[2]。但近年来由于抗生素的滥用、耐药细菌的出现,经直肠前列腺穿刺活检术后感染率较前普遍升高[3]。 前列腺穿刺活检术后的感染可以从无症状菌尿、菌血症发展至脓毒血症,甚至发生感染性休克威胁患者生命。因此对合并有糖尿病、慢阻肺、免疫抑制性相关疾病、前列腺增生等易造成穿刺术后感染的高危患者,泌尿外科医生应该综合考虑,给予预防措施以减少穿刺术后感染的发生。本文主要围绕穿刺前准备和穿刺过程中预防措施进行阐述,以期为临床上降低和诊治穿刺术后感染提供新的思路。 1.穿刺前准备措施 1.1抗生素使用 1.1.1传统抗生素 各国PCa诊疗指南中关于如何使用抗生素预防穿刺术后感染并没有给出具体的方式、方法,由于氟喹诺酮类药物对于可能引起穿刺术后感染的细菌具有广谱抑制作用,且能在前列腺组织中保持较高的浓度,因此,过去泌尿外科医生常在穿刺术前使用氟喹诺酮类抗生素来预防穿刺术后感染[4]。近年来,有关经直肠前列腺穿刺活检术后感染率升高多有报道[5-7],其中共同指出穿刺术后感染大多数是由于细菌对氟喹诺酮类药物产生耐药引起,故而临床上是否继续使用氟喹诺酮类抗生素预防穿刺术后感染值得探讨。 1.1.2靶向(敏感)抗生素 正如上文指出的,由于耐喹诺酮类抗生素细菌的出现,经验性抗生素或者氟喹诺酮类抗生素使用已不适用于每个患者。故有学者建议,穿刺术前行直肠拭子培养,根据培养结果给予靶向抗生素能够有效地减少穿刺术后感染的发生[7]。2016年CUSSAN等[8]对超过4 500例经直肠前列腺穿刺患者术后感染分析发现,术前给予靶向抗生素的患者中感染发生率仅为0.72%,而给予经验性抗生素的患者中感染发生率为4.55%,表明靶向抗生素能更好地减少穿刺术后感染的发生。但事实上,由于直肠拭子培养需要在穿刺术前24~48 h之前进行,并且操作复杂、培养阳性率较低,故而很难在临床上普遍开展[9]。因此,我们认为,仅对于有氟喹诺酮类药物耐药史及穿刺术后感染的高危因素的患者才需要给予靶向抗生素预防措施,在我们临床实践中,通常多选择预防性口服莫西沙星3 d。 1.1.3抗生素使用疗程 SHIGEMURA等[10]对236例经直肠前列腺穿刺活检患者的随机对照试验中发现,在穿刺术前给予左氧氟沙星1 d(600 mg/d)的患者中出现1例感染(1.61%)、给予左氧氟沙星3天(300 mg/d)的患者中出现2例感染(1.79%),并且通过比较两组患者穿刺术后当天、第二天以及第七天的尿常规、血清白细胞计数以及C反应蛋白等指标变化,发现单剂量与延长疗程使用抗生素关于预防前列腺穿刺术后感染的疗效基本相当。另外也有研究证明了类似的结论[11]。 1.2直肠准备 有学者认为,穿刺术前清洁直肠可以有效地降低穿刺针将细菌带入泌尿生殖系统的风险,从而减少感染的发生。目前直肠去污大致可以分为直肠消毒以及清洁灌肠两种措施。尽管方法各有不同,但普遍认为直肠去污可以有效地减少穿刺术后感染的发生。2014年PU[12]对关于穿刺术前使用聚乙烯吡酮璜进行直肠消毒的患者术后感染率7组随机对照试验的meta分析中发现:①使用聚乙烯吡酮璜进行直肠消毒的患者相比较与对照组穿刺术后感染、菌尿、菌血的发生率普遍下降(RR:0.31; 95%CI: 0.21~0.45,P<0.00001);②与使用聚乙烯吡酮璜进行直肠消毒的患者比较,穿刺术前仅使用抗生素的患者术后菌血的发生率明显升高(RR:0.25; 95%CI: 0.08~0.75,P=0.01);③相较于穿刺术前单一使用抗生素的患者,穿刺术前使用聚乙烯吡酮璜进行直肠消毒+抗生素的患者术后感染(RR 0.11; 95 %CI:0.02~0.85, P = 0.03)、菌血(RR 0.25; 95 % CI:0.08~0.75, P = 0.01)的发生率普遍下降。同样也有相关研究表明穿刺术前直肠去污可以有效地降低穿刺术后感染的发生[13-14]。总的来说,穿刺术前进行直肠去污可以有效地降低经直肠前列腺穿刺术后感染的发生,并且简单易行。故作者认为对行经直肠前列腺穿刺活检患者推荐在穿刺术前常规行直肠去污处理以降低术后发生感染的风险。 1.3改用经会阴前列腺穿刺 由于经会阴前列腺穿刺途径穿刺针不经过直肠,不会将直肠中细菌带入前列腺组织以及泌尿生殖系统中,所以理论上经会阴前列腺穿刺术后感染的发生几率会更低。GRUMMET等[15]分析了包括6 600例经会阴前列腺穿刺活检发现,尽管患者术前使用的抗生素不同,穿刺后仅5位患者发生感染,感染率仅为0.08%。但也有相关研究显示经会阴与经直肠前列腺穿刺对于预防术后感染发生差别不大。在一项前瞻性随机对照试验中,采用经直肠前列腺穿刺活检的患者中有7例患者出现术后并发症,但仅有1位患者术后出现发热超过38.5℃等感染症状(14.28%),虽然采用经会阴前列腺穿刺活检的患者中没有出现术后感染的患者,但通过比较两种穿刺方式术后感染率之后发现两种穿刺途径对于预防穿刺术后感染的发生没有较大的区别(P=0.315)[16]。由于这项试验中穿刺术后感染发生的数据收集不全,故而结果的可信性有待商榷。因此,是否采用经会阴前列腺穿刺方式替代经直肠前列腺穿刺来减少感染的发生还需要更多的结果去验证。 2穿刺过程中的预防措施 2.1活检针的规格以及穿刺针数 随着穿刺针数的增加,理论上穿刺针将直肠细菌带入泌尿生殖系统中的概率也相应增加。最近一项研究证明穿刺针数与感染风险成正比,并且研究表明,穿刺针数为6、12、18针时感染并发症的风险增加[17]。然而,这项研究没有调查严重感染的数量,如败血症或测量感染严重程度。但是最近也有相关研究表明穿刺针数的增加并不会增加穿刺术后感染的发生[18]。 2.2采用一次性活检针 有研究表明采用一次性活检针可以有效地降低穿刺术后感染的发生。TUNCEL等[19]曾经比较使用一次性活检针和使用可重复性消毒活检针术后感染,发现使用一次性活检针可以显著地减低活检后发热以及尿路感染的发生。但GURBUZ[20]发现采用一次性活检针并不会降低穿刺术后感染的发生。两项研究均采用了相似的抗生素预防以及消毒措施,最终研究结果的不同可能由于技术或者活检针规格使用的不同造成的,因此,还需要更多的研究来探索采用一次性活检针是否可以有效地降低穿刺术后感染的发生。 2.3穿刺次数 临床上,对于初次穿刺阴性可疑的前列腺癌患者,多采用密切监测,若直肠指诊或影像学发现可疑结节、持续的前列腺特异抗原(prostate specific antigen,PSA)升高、初次穿刺提示非典型性增生或多发高级别前列腺上皮内瘤变(prostatic intraepithelial neoplasia,PIN)等重复穿刺指征时,则需行重复穿刺甚至多次穿刺。那么增加穿刺次数,穿刺术后感染的发生几率会不会有所增加呢?一项研究表明,重复穿刺较初次穿刺并不会引起感染并发症的风险增高[21]。但EHDAIE[22]研究表明对于只接受1次或者2次经直肠前列腺穿刺的患者感染的发生率为2%,然而对接受5次甚至更多次穿刺的患者感染的发生率为15%。同时,也有相关研究指出,重复穿刺术后前列腺炎的发生率远高于初次穿刺患者中(6.8% vs. 1.3%)[23]。总之,穿刺次数的增加可能会增加穿刺术后感染的发生。 2.4活检针的处理 经直肠前列腺穿刺过程中,每次穿刺过程中都会携带直肠中的细菌,故对活检针的处理也有可能降低穿刺术后感染的发生。近年来有相关研究表明,穿刺术前使用福尔马林对穿刺针消毒可以有效地减少经直肠前列腺穿刺术后的感染。ISSA等[24]对2010至2014年期间共计756名接受经直肠前列腺穿刺活检的患者资料进行分析,术前穿刺针消毒可使感染并发症减少了三分之二。即使患者对氟喹诺酮类药物产生耐药,使用福尔马林对活检针消毒也能有效地预防穿刺术后感染的发生。另外,还有使用聚维酮碘溶液、聚烯吡酮磺溶液以及酒精对活检针进行消毒,但目前为止还没有证据显示这些消毒措施可以有效地降低穿刺术后感染的发生。 3总结 目前经直肠前列腺穿刺活检术后感染率的发生日益升高,由于耐氟喹诺酮类药物细菌的产生,仅靠穿刺术前给予氟喹诺酮类抗生素已经不能完全有效地减少感染的发生。目前如图1所示,减少感染的有效策略包括采用靶向(敏感)抗生素、穿刺前灌肠和直肠消毒、穿刺过程中对穿刺针消毒,并且严格掌握穿刺适应症以减少不必要的穿刺,选择合理的穿刺针数、采用一次性穿刺针和经会阴前列腺穿刺途径都可以用来减少穿刺术后感染的发生。 参考文献 [1]HEIDENREICH A, BELLMUNT J, BOLLAM, et al.EAU guidelines on prostate cancer. Part 1: screening, diagnosis, and treatment of clinically localised disease[J]. Eur Urol, 2011,59(1):61–71. [2]KAPOOR DA, KLIMBERGI W, MALEK GH, et al. Single-dose oral ciprofloxacin versus placebo for prophylaxis during transrectal prostate biopsy[J]. Urology,1998,52(4): 552-558. [3] ZAYTOUN OM, ANIL T, MOUSSA A S, et al. Morbidity of prostate biopsy after simplified versus complex preparation protocols: assessment of risk factors[J]. Urol, 2011,77(4):910–914. [4] NABER K G, SORGEL F. Antibiotic therapy-rationale and evidence for optimal drug concentrations in prostatic and seminal fluid and in prostatic tissue[M]. Andrologia,2003,35(5):331–335. [5] NAM R K, SASKIN R, LEE Y, et al. Increasing hospital admission rates for urological complications after transrectal ultrasound guided prostate biopsy[J]. J Urol,2013,189(1 Suppl):S12-17. [6] TAYLOR AK, ZEMBOWER TR, NADLER RB, et al. Targeted antimicrobial prophylaxis using rectal swab cultures in men undergoing transrectal ultrasound guided prostate biopsy is associated with reduced incidence of postoperative infectious complications and cost of care[J]. J rol,2012,187(4):1275–1279. [7] DaI J, LEONE A, MERMEL L, et al. Ambulatory, office-based, and geriatric urology rectal swab culture-directed antimicrobial prophylaxis for prostate biopsy and risk of postprocedure infection: a cohort study[J].Urology,2015,85(1):8–14 [8] CUSSANS A, SOMANI B K, BASARAB A, et al. The role of targeted prophylactic antimicrobial therapy before transrectal ultrasonography-guided prostate biopsy in reducing infection rates: a systematic review[J]. BJU Int, 2016,117(5): 725-731. [9]TAYLOR AK, ZEMBOWER TR, NADLER RB, et al. Targeted antimicrobial prophylaxis using rectal swab cultures in men undergoing transrectal ultrasound guided prostate biopsy is associated with reduced incidence of postoperative infectious complications and cost of care[J]. J Urol,2012,187:1275-1299 [10]SHIGEMURA K, TANAKA K, YASUDA M, et al. Efficacy of 1-day prophylaxis medication with fluoroquinolone for prostate biopsy[J]. World J Urol, 2005,23(5):356–360. [11]SABBAGH R, MCCORMACK M, P?LOQUIN F, et al. A prospective randomized trial of 1-day versus 3-day antibiotic prophylaxis for transrectal ultrasound guided prostate biopsy[J]. Can J Urol, 2004,11(2):2216–2219.) [12]PU C, BAI Y, YUAN H, et al, Reducing the risk of infection for transrectal prostate biopsy with povidone-iodine: a systematic review and meta-analysis[J]. Int Urol Nephrol, 2014.46(9): 1691-8. [13]GYORFI J R, OTTENI C, BROWN K, et al. Peri-procedural povidone-iodine rectal preparation reduces microorganism counts and infectious complications following ultrasound-guided needle biopsy of the prostate[J]. World J Urol, 2014,32:905-909. [14]RYU J W, JUNG S I, AHN J H, et al. Povidone-iodine rectal cleansing and targeted antimicrobial prophylaxis using rectal swab cultures in men undergoing transrectal ultrasound-guided prostate biopsy are associated with reduced incidence of postoperative infectious complications[J]. Int Urol Nephrol, 2016,48:1763-1770. [15] GRUMMET J P, WEERAKOON M, HUANG S, et al. Sepsis and 'superbugs': should we favour the transperineal over the transrectal approach for prostate biopsy? [J]. BJU Int,2014,114:384-388 [16] CERRUTO M A, VIANELLO F, D’ELIA C, et al. Transrectal versus transperineal 14-core prostate biopsy in detection of prostate cancer: a comparative evaluation at the same institution[J]. Arch Ital Urol Androl, 2014,86(4):284–287 [17] GHAFOORI M, VELAYATI M, ALIYARI GHASABEH M, et al. Prostate biopsy using transrectal ultrasonography, the optimal number of cores regarding cancer detection rate and complications [J]. Iran J Radiol,2015,12:e13257. [18] LINDERT K A, KABALIN J N, TERRIS M K. Bacteremia and bacteriuria after transrectal ultrasound guided prostate biopsy[J]. J Urol, 2000,164(1):76–80 [19] TUNCEL A, ASLAN Y, SEZGIN T, et al. Does disposable needle guide minimize infectious complications after transrectal prostate needle biopsy? [J].Urology,2008,71:1024-1027 [20]GURBUZ C, CANAT L, ATIS G, et al. Reducing infectious complications after transrectal prostate needle biopsy using a disposable needle guide: is it possible? [J]. Int Braz J Urol,2011,37: 79-84 [21] LOEB S, CARTER BC, BERNDT SI, et al. Is repeat prostate biopsy associated with a greater risk of hospitalization? data from SEER-Medicare[J]. J.Urol, 2013,189: 867–870 [22] EHDAIE B, VERTOSICK E, SPALIVIERO M, et al. The impact of repeat biopsies on infectious complications in men with prostate cancer on active surveillance[J]. J.Urol, 2014, 191: 660–664 [23] OZDEN E, BOSTAN CI Y, YAKUPOGLU KY, et al. Incidence of acute prostatitis caused by extended-spectrum beta-lactamase-producing Escherichia coli after transrectal prostate biopsy[J]. Urology,2009, 74: 119–123 [24]ISSA M M, AL-QASSAB U A, HALL J, et al. Formalin disinfection of biopsy needle minimizes the risk of sepsis following prostate biopsy[J]. J Urol 2013,190:1769-1775.
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心3266人已读 - 医学科普 结石外科之传奇史
原创:吕建林博士金陵医学高峰论坛1周前 1901年,欧洲考古学家史密斯(Smith)在一座公元前4900年左右的埃及古墓中发现一枚结石,这枚结石来自于一位10多岁的埃及男孩尸架中骨盆内,该结石呈黄色,核心由尿酸盐构成,草酸钙和磷酸铵镁呈层状结构包绕着核心。此后,这具伴有尿路结石的尸骨架一直被存放在英格兰博物馆。可惜,1941年在第二次世界大战的空袭中,尸骨架被毁坏了,但结石保存下来了。这枚最古老的膀胱结石,以尿酸成分为主,是泌尿外科史学上最重要的资料。1952年,在约公元前3400年的古墓中,考古学家在一具埃及古墓中,发现男性骨骼范围内发有3枚结石(其位置均符合肾结石),重量分别为24g、20g、12 g,这是迄今为止发现最早的肾结石。在这3枚结石中,科学家们发现了白细胞、上皮细胞和不能确定成分的有机物质,结石的外层为磷酸和尿酸盐混合物。 在公元前4000~3000年左右,古埃及僧侣兼管为人除灾祛病,宗教与非宗教的经验医学互相混杂在一起。他们为了驱逐身体内的鬼怪,使用了催吐、下泄、利尿、发汁等法,并已知灌肠法。在应用催吐、下泄、利尿法祛病时,有时会有结石的排出,如果有结石被从身体内驱逐出来,就认为是除灾祛病了。伊姆荷泰(Imhotep)是埃及最主要的医神,生活在约公元前3000年,孟菲斯的许多地方都供奉他的神像,他是史上最早认识到尿结石的医生。古埃及纸草文稿中即有关于内科、外科、产科及妇科和兽医问题的记载,这是医学史上最早有关尿结石的记载。《Ebers Papyrus(纸草文)》"纸草文"中已记载了会阴切开取石,虽并无文字来证实古埃及人一定做了这种手术,但纸草文"中已反映古埃及人认识到了膀胱尿道结石。公元前1000年左右,古埃及人探索了多种治疗膀胱尿道结石的方法,人们用各种简单或者离奇古怪的方法试图取出膀胱内的结石,如"纸草文"中就记载僧侣用嘴成功吸取出结石。古埃及采用的尿道取石术实际上并无切口,他们用粗鲁的手法将结石排出。当时,人们用口径很粗的木条或者软骨反复地用力扩张尿道,并用手指在直肠内将结石推向会阴,直至从尿道外口能够触及结石为止。有时,他们也通过嘴巴用力地吸吮以试图吸出结石。 公元前1000年至公元前300年,希腊人对医学的发展做出了巨大贡献。公元前五世纪,古希腊医生恩培多克勒提出一切物体都由“四种元素”组成,火、空气(风)、水和土(地),这四种元素以不同的数量比例混合起来,成为各种性质的物体这与中国的五行说相类似,恩培多克勒提出膀胱结石是“火烤土”、“制石需制火”。公元前4世纪,在古希腊的亚历山大建立了世界上最早的图书馆,收有两位著名的医生Herophilus和Erasistratus的著作,在他们写的著作中描述过肾、膀胱结石的治疗。不幸的是,亚历山大图书馆的一场大火使这两位哲人的著作化为灰烬。公元前320年左右,古希腊的著名的医生Alexandria首次提到,将膀胱结石粉碎后可使结石的清除更容易,为此他得了一个绰号Lithotomus=Stein-Schneider(切石者)。虽然他提出了这些创造性的想法,但清除结石的手术在几百年后才开始流行。 希波克拉底(Hippocrate)公元前460年生于Kos,死于公元前337或359年,被西方尊为“医学之父”,他是欧洲医学奠基人。著名的“希波里拉底誓言”至今流传于世。在那个时代希波克拉底就认识到肾结石的存在,他对肾绞痛描述如下:肾、腰部、胁腹部以及患侧的睾丸会感到一种急性疼痛,并伴有尿频,排尿困难;结石可随着尿液排出。他指出膀胱结石的五个病状是:①排尿痛;②尿滴沥排出,尿不畅;③因结石引起膀胱溃疡,尿有血色;④膀胱炎症;⑤尿中排出砂粒。尽管不能确定希波克拉底是否给肾结石患者实施过手术,但他曾描述过如下手术:引流结核性或非结核性肾孟脓肿;切开腰部肿物(因结石所致肾脓肿);引流因肾盂肾炎引起的急性肾梗阻。但是在希波克拉底誓词中,列出了一些特定的伦理上的规范,这其中就包括尿石症。余愿尽余之能力与判断力之所及,遵守为病家谋福之信条,并检束一切堕落及害人之败行,余必不得将危害药品给与他人,并不作此项之指导,虽人请求亦必不与之,尤不为妇人施堕胎之术。余愿以此纯洁与神圣之精神,终身执行余之职务。凡患结石者,余不施手术,此则有待于高明。誓言中强调了堕胎与切石不可为医师所为。 希波克拉底誓言禁止结石手术,可能是因为“切石”有严重的风险。当时发现“切石”的并发症是高热、尿瘘、会阴路径引起的性无能,甚至死亡。切石者是一特殊人群,他们不是医生,当时并不受希波克拉底誓言的约束,因此是唯一能实施这种手术的人,但切石者若治死患者,则要被绞死,因此,他们做了手术,就会很快离开当地,因为他们也不知手术患者是否死去。 古印度医学可能起源于印度西北部印度河河谷的一个先进文明。公元前700年印度经典的“SanskritAtharvaveda”文献中有许多关于肾、膀胱结石的记载。印度对尿结石的最大的贡献是应用Steinschnitt(切石),经会阴正中切开取石治疗膀胱结石。公元前6世纪,印度国王的御医Sushruta的文集《妙文集》是最早的外科专著。《妙文集》中首次记载用夹板通过尿道取石。随后,他又记载了尿路结石及其并发症,例如感染、无尿和尿毒症,并指出尿毒症是结石患者中最严重的结果。御医Sushruta后来推荐用所谓的Steinschnitt(切石),即,经会阴正中切开取石治疗膀胱结石。由于很多患者死于这种手术,因此,只有在统治者同意之后才可进行,但当时这是唯一能够帮助那些长期遭受剧烈绞痛的患者的方法。另一个著名的印度医生Charaka在他的文集中记载了用器械取尿路结石。 罗马帝国(公元前27年—395年)时代,医学有了较快的发展。公元前1世纪以来,罗马帝国的智者开始具备了古希腊医学知识。其中最著名的是赛尔苏斯(Aulus Cornelius Celsus)。塞尔苏斯是当时罗马帝国时期最著名的医生之一,罗马百科全书编纂者。他试图将所有的医学知识都包括在一部百科全书(De Medicina)中,这本书中,他记载了尿路结石患者典型的腹部绞痛症状,但他更为祥细地描述了通过会阴切口的“Steinschnitt”术,这种方法被称为Celsic法,其主要手术步骤如下,术者将左手食指和中指伸入患者肛门,在下腹部用右手和肛内手指进行双合诊,将膀胱结石尽量下推至膀胱颈部,然后再会阴部行月牙形切开,切口两端接近股部并与肛门接近,切口主要在会阴左侧。在切口深部行横行切开,直至切开膀胱,引尿流出,要求切口大于结石,否则取石时可能撕裂膀胱并形成瘘道。切开膀胱后,用右手指试触结石,如果结石较小,可用肛门中的手指将结石推出。如果结石大,则用钩子将结石拉出。这种手术亦称“小器械手术”,因所需器械只是一刀一钩。塞尔苏斯建议患者术前应长距离散步并采用特定的饮食,最后进行手术前应空腹1天,然后在温暖的室内实施手术。他还记载了并发症,大多是尿路败血症的典型表现,但也有术后出血、瘘道、膀胱填塞等。接受这种治疗的患者多数是9到14岁的男孩,这种情况后来导致人们认为肾病在这个年龄段最常见。塞尔苏斯是最早论述结石与感染形成有关的医生之一,他是非常高明的外科医生,因为他详细地阐述了经会阴切开膀胱取石的原则,掌握了切开膀胱时避免损伤直肠的秘诀。此外,塞尔苏斯也是史上最早提出用结扎法来止住动脉出血的医学家,他主张伤口必须洗净并涂以食醋,百里香油之类的消毒物质以保证伤口的清洁。他确定了炎症的4个基本特征:红,肿,痛,热。根据对治疗的需求而将各种疾病分成三部分:饮食,药物和外科治疗。 罗马帝国的末期,通过会阴切口的“Steinschnitt”术方法在欧洲失传。但是5世纪到12世纪被尊为“智者”的修道士当时是唯一仍知道并能够实施这种古老手术的人,因此修道院是开展此类手术的唯一场所。公元476年罗马帝国衰落,医学知识由称为“拜占庭编辑者”的一群人继承。Paulus Aegineta是其中最后一位,一生在亚历山大行医,公元690年去世。Paulus of Aegineta在他的医学经书汇编中描述了肾,膀胱的解剖及功能以及尿结石的手术。书中提到通过会阴切口Steinschnit的问题及如何避免其严重的风险。 公元2世纪,盖伦进行了许多大胆创新的手术,其中就包括切石手术。盖伦是古罗马时期最著名最有影响的医学大师,他被认为是仅次于希波克拉底(Hippocrates)的第二个医学权威。盖伦将疾病与解剖学关系之概念引进医界,他被认为是第一个实验生理学家,且开启基本的生理实验。如:由结扎输尿管而得知尿液由肾脏产生等。他对肾脏进行了大量实验研究。盖伦将所有的肾脏疾病均称为“肾炎”(nephritis),认为肾结石是肾脏脓肿、溃疡形成或者出血的后果。他建议应用酒、蜂蜜、欧芹和黄篙籽来治疗尿路结石。 公元500年左右,罗马帝国逐渐走向衰落,欧洲进入了中世纪,也进入了教会时代。但此时,阿拉伯医学却发展起来。阿拉伯医学是指中世纪时伊斯兰地区用阿拉伯文汇集的医学在文艺复兴之前,医学进展缓慢,但是,以下几位阿拉伯医生,如累塞斯Rhazes,阿维森纳Avicenna,Abulcasis和Maimonide对后来的欧洲医学的发展影响极大。阿拉伯-伊斯兰医学也有取石术的相关内容,在累塞斯(Rhazes)(公元865–925)的《万国医典》和阿维森纳(Avicenna)(公元980–1037 AD)的(Cannon Medicine)《医典》中不仅有药物排石,而且还有关于会阴切开取石的记载。 累塞斯(Rhazes)(公元865–92)被认为是发明了用于外科伤口缝合线的鼻祖,并对眼科、儿科、妇产科以及泌尿科疾病有详细的论著。他曾亲自用动物进行试验,给猴子吃药并观察结果,试验成功后才用于医治患者。他第一个提出了疾病的遗传理论,他也是第一个将动脉出血和静脉出血分开研究的人,他主张在动脉出血的情况下用手指按住也可止血。累塞斯做了很多的经会阴切开取石手术,并主张将医院建立在远离腐烂有机物的地方。他将肉悬挂于城市的不同区域,根据其腐烂的程度选择最适合修建医院的地方。累塞斯在医学、化学、哲学等领域贡献都很大,被誉为“阿拉伯的盖伦”、“穆斯林医学之父”。他的《万国医典》对后世的医学的发展影响极大。 阿维森纳(Avicenna,980–1037)被称为当时的“中东医圣”。阿维森纳的医学理论与哲学见解在欧洲科学与哲学界享有很高的声望,他被尊称为“学者之王”与“医者之冠”。就医学贡献而言,阿维森纳与古希腊的希波克拉底,古罗马的盖仑,并称为医学史上的三座里程碑。他的医学巨著《医典》成为继盖伦Galen以后的医学权威。《医典》是世界医学史上一部重要的医学经典,长期被欧洲、阿拉伯国家和地区及北非诸国奉为医学指南。《医典》中不仅详陈了经会阴切开取石手术,也介绍了药物排石和如何预防结石。 另一位阿拉伯著名医学家是阿布卡西斯(Abulcasi——936-1013),他建议医生只治疗不那么糟糕的疾病,而不要去治疗非常糟糕的疾病,这样可以防止人们对医生产生不好的看法。阿布卡西斯的综合性医学巨著《医学方法论》。阿布卡西斯发明了一套手术工具,如刀片、手术刀、肠线、钳子、结扎线、外科针、刮匙、牵引器、外科匙、探针、外科钩、扩张器、锯和石膏等,并制定了包括会阴切开取石手术在内的手术的规范,如在手术中为阻止流血,将血管扎住。他对手术研究的成果在学术上有很高的地位,被认为是“外科学的创始人”。阿布卡西斯在其《医学方法论》第60章节里,他对膀胱和尿路结石也做了记载,看法基本上与他的前人Celsus一致。在他书中,他论述了切石手术,认为在取石前应采用灌肠,并详细讨论了清除巨大膀胱结石的难度。与古希腊医生Ammonius不同,阿布卡西斯采用了结石卡尺,还在阴茎周围结扎,防止取石过程中尿路结石向后滑动。其次,他是史上碎石法的祖先,他是最早采用在尿道内粉碎结石的医生。另外,阿布卡西斯还提到了女性患者的取石术,不过,由于宗教的限定,手术不是由他来实施,而是由助产士实施,但如何取石,阿布卡西斯Abulcasis并没有述之。阿布卡西斯还设计了一种类似现代手术刀具的器械,称之为Nechil刀,应用于取石手术。操作时,他用Nechil刀在患者肛门与睾丸之间、结石的上方做一横切口,然后用手指在直肠内将结石挤出来。 公元6世纪到8世纪,经过鼠疫的大流行后,6世纪的营养状况改善,卡路里的摄入稳步增加。文献记载,当时,尿结石的发生率在升高,而且不仅儿童多见,也见于其它各个年龄段和社会群体。造成这一现象的原因是营养习惯的改变。但公元8世纪的初期,当时所有社会群体都常饮用酒精性饮料,特别是葡萄酒或未发酵的葡萄汁,这导致了肾结石发生率升高。公元5世纪到12世纪被尊为“智者”的修道士此时还在实施古老的会阴切口的切石术术进行结石的清除。查理大帝时代(公元768-814),欧洲建立了作为医学中心的修道院。这一时期最古老的医学书籍是《Bambergensismedicinalis》,这本书也描述了尿路结石、遗尿、膀胱和肾脏疼痛的泌尿科治疗方法。但是,通常只用于治疗居住在修道院内的人。不过,有些修道士因通晓切石手术而知名度很高,很多有地位的人如亨利二世(公元973-1024),也因为肾结石经常接受修道士的治疗,甚至做了膀胱切石手术。Bingen Hildegard(公元1098-1179)是女修道院院长和第一位撰书的女医生,撰写了一本著名的医书,这本书后来被拆分出版(Liber simplicis et libercompositae medicinae),书中也描述了泌尿系统疾病和治疗方法。她已经认识到“代谢综合症”是造成结石病的一个原因,仅次于当时通常认为的结石病原因-感染。 不管是希腊,还是罗马早期时代,外科曾成为一个专业,但是随着社会的变化,在医生中逐渐出现了等级区分,“内科医生被吸收到上层阶级中,而外科医生、理发师和药剂师则处于更低的等级上”。中世纪的“长袍外科医生”和“理发员外科医生”的地位远不能和内科医生相比。外科医生虽属一种行业,但大多是兼职,以学徒方式获得手艺。有的外科医生是教堂的教士,有的则是理发员。外科医师的地位是低下的,但是大多数切石者不是外科医师,连理发师也不是,所以他们的社会地位就更低。在希腊和罗马,膀胱结石的取出是通过会阴正中切开后,用钩子或者手指将结石取出。由于当时取石手术的死亡率极高,因此,取石术曾经被认为是一种卑贱的手艺。上等的内科医师认为当时的取石手术者通常都是缺乏教育的江湖庸医,。曾经受过正规教育的医生们觉得白己应该尽量地与那些庸医保持距离,因此,制定了涉及包括反对取石术在内的从医誓言。多少世纪以来,人体内膀胱结石的取出是由四处游荡的取石者来完成的。事实上,这些取石者既可能是理发师,也可能是“外科医生”。 取石术对病人来说是很痛苦的。当时,通常在病人的家里施行手术。术前,病人被清洗和放血。据认为,放血能使病人激动,并降低对疼痛的敏感性。手术的恐怖和痛苦过去后,病人感到尿液从会阴部切口漏出,原有的膀胱刺痛感觉消失了。以后,由于不明原因的伤口感染,病人不断地被清洗和吸吮伤口。通常,病人逐渐衰弱,最后死于取石术者那双不清洁的手和那把有污染的取石刀上。由于很多病人在治疗过程中或者治疗后都纷纷死亡,因此,这些四海为家的取石术者声誉很差。虽然人们对他们的印象并不好,但是,公允地说,由于他们缺乏解剖和生物学的知识,能够完成如此复杂的手术,说明当时他们的手术操作技巧还是相当娴熟的。 文艺复兴起源于14世纪的意大利诸城市,16世纪扩展为遍及全欧的思想文化运动,并带来科学与艺术的革命,揭开了现代欧洲历史的序幕,被认为是中古时代和近代的分界。文艺复兴运动在欧洲产生重大的变革,思想、艺术、科学上不再墨守成规,有许多突破性的发展,外科医学发展亦是如此。文艺复兴运动中,怀疑教条、反对权威之风兴起。于是医学界也产生了一场以瑞士医生巴拉塞尔萨斯(Paracelsus1493-1541)为代表的医学革命。巴拉塞尔萨斯反对过去那种死板的作法,他号召内科和外科重新结合起来。在他的论著中从科学角度批评了切石术,提倡以解剖为基础,分层次,非粗暴的手术,也反对内科医师命令理发师用放血的方法治疗结石引起的肾绞痛。 16世纪的比利时布鲁塞尔医生安德烈·维萨里(AndreasVesalius,1514-1564,)为现代解剖学的奠基者。医学上的真正的突破是由维萨里在解剖学上的成绩带来的。很少有人能够像维萨里一样,在外科手术史中留下如此巨大的影响。维萨里直接观察人体,他在巴黎求学时,曾偷过绞刑架上的犯人尸体,还曾把一个死人头骨藏在大衣内带进城,放到自己床底下,甚至带领学生盗过墓。法国的宗教裁判所注意到了他的“异端”行为,他为此不得不到意大利去继续学医,毕业后很快晋升为解剖教授。他1543年出版的著作《人体的构造》。《人体之构造》一书与哥白尼的《天体运行论》同年出版,被并称为在近代科学史上推翻宗教神学最有影响的两本著作。《人体的构造》是最早较为完整地描述了泌尿系统,并论及了肾结石和膀胱结石。 14世纪开始出现了两个对外科发展有很大影响的因素。①火药的发明,14世纪以后火药应用于战争,从而有了更多的火器伤和内脏伤,此时的内科医师就束手无能了;在此同时,外科医师又重新开始对解剖学的研究。这两方面促使了外科的进步。巴雷(AmbroisePare)以他对外科学所作出的巨大贡献而被誉为现代外科奠基人之一,在外科学发展的过程中占据着至高的位置。他在文艺复兴时期改变了外科学,并且是最终将原始的外科同现代外科区别开来的里程碑式人物。巴雷将外科医师从理发师中真正区别提升起来。从此外科医师与理发师彻底分开,有着与内科医师一样的地位。在当时,很多医生都发现用热油来处理新鲜的伤口及会阴切开取石的切口意义不大,但巴雷使用的由鸡蛋黄,玫瑰油和松节油组成的刺激较少的油剂给他带来了名望和荣耀,广泛在外科应用。这种方法最早用在了会阴切开取石的切口,发现可以减少切口的发炎,伤口愈合的也较快,尽管现在看来,这种方法并不科学,但在500年前还是有一定的意义。巴雷是血管结扎法的发明,正是这些技术革新,使得包括肾结石的外科手术有了根本性的进步。此外,1564年,巴雷因其首次记载输尿管结石而受到纪念。他是这样描述的:在结石停留部位,剧烈的疼痛折磨着患者。他同时认为如果双侧输尿管都有结石嵌顿的后果就是死亡。巴雷把他的成就归功于病人和上帝,用他的话来说:“我治疗了病人,上帝治愈了病人。” 有了解剖学的发展,尿石手术也随之进步,最早关于肾结石手术的文字记录是意大利数学家、医学家、物理学家卡尔达诺(Cardano.Girolamo,1501—1576)进行肾脓肿切开取石。卡尔达诺于1550年,在诊治一位高热不退腰部脓肿的女孩时,他不仅切开了脓肿,并且还从这位女孩的肾内取出了18枚结石,术后,女孩热退,身体也逐渐康复。此后的几个世纪里,大多数的外科医生达成了共识,认为开放性手术的适应症是“感染性结石”。1552年,Franco并没有受到过医学训练,却专门从事膀胱结石、疝气和白内障手术。1561年,Franco在西欧首次为一名10岁的男孩进行耻骨上膀胱切开取石术术中取出一颗鸡蛋大小的结石。但此后,他不仅不推荐这一手术路径,而且认为耻骨上的路径太危险,建议其他医生不要采用这一路径。 公元17世纪最著名的医生是修道士雅克·蟠诺Frere JacquesBeaulieu(公元1651-1714),他不仅为路易十六的皇室成员治疗结石,而且还在巴黎著名“HotelDieu”和“Charite”医院中治疗了很多的结石患者。虽然他不是修道士,但他以Frere(修道士)的称号出现,这样看起来更值得信赖。由于多数取石手术都不成功或有严重并发症(由于并发症,多数患者因手术而死亡),因此,他逃离了法国皇室。不过,后来在民间,他继续研究手术方式,因此他成为史上首位经会阴侧方切开术的医生,这种方法是他与Johann Jakob Rau共同发明的,被称为“sectio lateralis”。此后他开展了大约5000例切开取石术,但遗憾的是,他的手术方法仍有很高的患病率和死亡率。由于这种取石术非常疼痛,而且死亡率高,因此只能作为结石治疗的最后选择。 15世纪有一经典的传说,1473年,法国巴涅奥莱市某犯人,入狱后被认为患有肾结石病,狱医建议他如果同意在他身上实施取石手术,并能活下来,将被无罪释放。这位法国犯人同意了取石手术,因此成为世界上第一例接受肾结石开放取石术的患者,并且活了下来,一年后他被释放出狱。遗憾的是,不管是实施这一手术的医院,还是手术医生都没有留下有关手术的文字资料,因此,此传言的真实性并不能确定,但传说中已经提到医生用大器械手术如手术刀、钳子、牵引器、外科拉钩、扩张器等。 根据历史资料考证的结果,首例被证实的肾脏切开取石术大约在1635年由马尔凯蒂(Dominicusde Marchett)在维也纳完成。马尔凯蒂的肾脏切开取石手术分两期进行,手术当天因患者失血过多而无法完成,只得用纱布充填切口而停止手术。第二天他重新显露创口,取出了几块结石。然而,术后切口不愈合,并出现尿屡。三月后,患者的妻子为其伤口换药时,又取出一颗枣核大的结石但伤口仍长期不不愈合,一段时间后,在不愈合的伤口内会发现结石。10年后复查发现,患者的伤口周围长满了结石,尿路感染明显,虽然如此,首例肾脏切开取石术的患者,生存超过了十年。 公元1710年著名的医生博尔希维(Herman Boerhave)(公元1668-1738)强调结石的预防以及诱导疗法,他认为这是“纯信念的做法”。博尔希维发表了一本手册,名为《预防性建议》,书中建议结石患者增加液体摄入量,洗热水澡扩张血管,锻炼以诱导结石排出。相对于耻骨上切开而言,经会阴切开取石被称做“低位”手术,而耻骨上切开取石被称为“高位”手术。对外科医生来说,耻骨上切开取石操作简单。但是,只有在麻醉术出现以后,耻骨上切开取石才成为广泛应用的膀胱取石的手术方式。1475年,Colot倡导耻骨上膀胱结石的方法。1552年,Marian,描述了一种切开膀胱的方法,用一个带凹槽的探头插入尿道,然后,外科医生沿着探头切开膀胱,取出结石。 17世纪末,著名的法国医生Rousset对耻骨上切开膀胱切开取石术进行了研究,并通过动物实验,证实了耻骨上切开膀胱的途径损伤小,比经会阴途径更加理想,但他并没有在人体上施行该手术。这一时期的一则轶闻是法国作曲家马兰.马雷(1656-1728)在低音大提琴的曲谱中对他的膀胱结石取石进行了描述。 此外,还值得一提的是,膀胱结石患者甚至还自己给自己实施切开取石术,当时著名的荷兰解剖学家Tulp(1593一1674年)曾经报道了其中的一个典型例子:一位名字叫Door的黑人青年铁匠因患膀胱结石而疼痛难忍,1651年的一天,他利用妻子外出去渔品市场的机会,自行通过会阴部切开膀胱,并用两个手指扩大切口,徒手取出一颗重量达113g重的膀胱结石。他所用厨刀和所取出的结石现仍在莱顿大学病理展览馆中陈列。 在麻醉被发现前三个世纪,大多关于减轻术后痛苦的研究基于18世纪英国杰出的外科学家约翰·亨特()的创见。约翰·亨特是英国的外科学家、解剖学家。近代实验室外科学和解剖学的奠基人之一。他不仅保留了肾、输尿管和膀胱的标本,也保存了大量的那个时代的膀胱结石标本。约翰·亨特,一直被认为是最有影响力的外科医生之一,因为他的工作和研究都极具价值,尤其是利用实验动物来了解外科疾病的病理生理基础。很多年来,他留在英国皇家外科学会的收藏都是世界比较解剖学和病理学的一个重要收藏。 第二次世界大战中德国人的空袭破坏了大部分Hunter的收藏,万幸的是大量膀胱结石标本保留了下来。他送给学生Jenner(牛痘疫苗发明者)的名言至今被人铭记:不要冥想,要多去尝试。 1700年Jacques为许多外科医生进行了会阴部旁切开(即不在中线)取膀胱结石的示范手术。他在略多于一分钟的时间内完成了手术。1728年,英国Chesselden的纪录是53秒钟内完成取出结石,他的一组213名手术病人中仅20人死亡。当时对手术强调速度,以减少出血和手术者的痛苦,因为时人对“取石者”并不很信任,只在痛苦难以忍受,万般无奈的情况下才求助于他们。1720年左右Chesselden和Douglas在英国提出了高位手术,亦即高位切开膀胱取石,首次在人体上利用耻骨上途径切开膀胱。与经会阴切开膀胱的方法比较,经耻骨上切开膀胱的手术途径操作简单,损伤小,当时患者术后死亡率小于10%,因此显示出无比的优越性。然而,由于当时存在着引流困难、疼痛和腹腔感染等问题无法克服,因此,经会阴的途径仍然被使用到19世纪中叶。Morand在法国采用了类似的手术方法,但亦未能推广。 公元1753年,Come年在巴黎开办了一个结石医院。他一生中治疗了大量结石病人,获得较好的效果。他发明了一种直导管,在端部有一孔,从孔内穿出导管内的尖头芯子,从会阴部的切口中将此直导管经尿道球部插人膀胱,然后在耻骨上做切口。当尖头芯子穿出导管,即可刺破膀胱前壁。手术者扩大刺破口即可进人膀胱,完成耻骨上膀胱的切口。Come可以被看做是最后一名游方取石者。事实上他自己已经从游方转为常驻医院了。18世纪中后期起膀胱取石术由普通外科医师进行手术,延续至19世纪中后期。当时普通外科所能进行的手术并不多,所以膀胱结石手术成为他们的主要业务。 公元1734年,名为拉菲(Lafite)的医生切开一名患有腰部包块伴有高热不退的患者肿物时,引流出大量的脓性液体,但脓性液体引流出后,患者体温仍不退,大约20天后,又有大量脓液聚积,拉菲(Lafite)医生再次将患者的脓性液体引流完后,探查了切口,在肾区发现了一枚结石,他扩大了原切口并切开肾,从肾内取出两枚结石,此后患者病愈。 4年以后,拉菲医生又遇一例特殊病人,该病人在11年之前曾因腰部脓肿行脓肿切开并引流,但切开引流术后,伴有持续性尿瘘的存在。拉菲医生检查该病人后,认为这位患者伴有肾结石,拉菲医生将患者尿瘘的窦道切开,并从患者肾内取出了结石。据此,拉菲医生得出结论:在第一次手术干预时就应该尽可能取出结石,避免让患者接受更多的手术治疗。 18世纪中叶,人类历史上首次膀胱碎石术由Heurteloup在英国成功地完成。当时,他用敲击法将膀胱结石夹碎后分别经尿道取出,不需要行会阴或者耻骨上切开。此后,还有各种各样的碎石器被设计出来,所采用的材料也不尽相同。然而,膀胱内挤压碎石的主要问题是随之而来的结石碎片的排出,用注射器冲洗通常总是残留一些碎渣,其他冲洗方法也不见得能够把结石取尽。 在医学发展的5000多年历史长河中,前4000多年始终处于缓慢的探索、徘徊阶段,称为"萌芽期";西欧文艺复兴之后,以威廉·哈维的血液循环学说为标志,医学进步开始加快,称为"发展期"。19世纪之前,外科依然很落后。疼痛、感染、出血等主要基本问题未得解决,这限制了尿结石手术的数量和范围。19世纪中叶,科学技术的发展突飞猛进,各种新技术、新发明层出不穷,并被迅速应用于工业生产,大大促进了经济的发展。这就是第二次工业革命。二次工业革命促进了医学的科技发展。集中反映在解剖学的发展和麻醉法、防腐法和无菌法的应用,对外科学的发展,起到了决定性的作用。在止血的问题上,德国J.E.A.Esmarch(1823~1908年)倡用止血带,英国T.S.Wells(1818~1897年)在1892年介绍了止血钳,使手术出血向题得以更好的解决。在止痛问题上,英国Humphry Davy,(1778~1829年)在1800年描述了吸入氧化亚氮后的麻醉状态。1846年法国的巴斯德Louis Pasteur从研究酒精发酵的观察中,推演出细菌致病论。19世纪末,巴斯德创立了"微生物致病学说",以该学说为指导,扭转了传染病肆虐世界各地的悲惨局面,医学发展呈现突飞猛进的局面,进入了“腾飞期”。泌尿外科的尿石症治疗也进入了“腾飞期”。 阿斯特利·库柏(Astley Cooper 1768-1841AD)英国外科名医。曾任乔治四世、威廉四世以及维多利亚女王御医。他认为一位成功的外科医师必俱备四大要件:①鹰眼:敏锐的观察力。②.狮心:王者般的勇气立刻做出对病患最有利的决定。③巧手:像女人般细腻灵巧的执刀技术。④智慧:学者般的智慧去分辨及判断。 公元1887年,被西方尊为“近代泌尿科之父”的著名法国外科医生费利克斯·居戎(Felix Guyon,图1-6-2)提出,虽然肾切除对于患有结石性肾盂积脓的患者来说是很有效的治疗,但因为结石病往往是双侧的,所以肾切除比肾盂切开取石更危险。费利克斯·居戎主要研究了泌尿病理学,使用手术解决膀胱和肾脏的感染,研究前列腺的病理生理,同时进行了膀胱镜的研制,被公认为近代泌尿外科的创始人。 1824年,法国医生Civiale发明了一种三叉钳他能凭触觉抓住膀胱结石,通过专门的螺丝在体外加压。最后夹碎结石。1879年膀胱镜的问世是机械发展史上的里程碑.从此改变了医生盲目操作的状况,极大地提高了碎石的成功率和安全性。此后人们设计了多种机械碎石器和碎石镜,有的至今仍在使用。1878年,波士顿的Bigelow经过详细研究尿道的直径以后,制造出至今仍有应用价值的碎石钳。用此碎石钳夹碎结石后,通过一根口径很粗的导尿管将结石碎片取出。 机械碎石术(mechanicallithntripsy,ML)MI历史悠久,可以上溯至古埃及时期。据记载当时的方法是用胶或沥青将一块钻石或坚硬的石头固定在一中空芦苇杆的一端。然后将此杆插入患者的膀胱,让患者四处走动,靠钻石或石头的作用逐步将结石轧碎。但是这种方法只能治疗松软的“鸟粪石”(磷酸镁铵结石),对于草酸钙结石之类的较硬结石则无能为力。1782年,印度医生Martin设计了一种能插入尿道的金属锉子。他用这种锉子成功地治愈了自己的膀胱结石。 公元1871年,simon做了首例结石患者的肾切除术,术后切口愈合欠佳,术后第21天,患者死于败血症。第二例肾结石肾切除术于1880年由Czeny完成,切除的肾脏外观正常,内有重10.8g的结石。美国第一例有记载的肾切开取石术发生在1872年的美国波士顿市立医院,由一位名叫威廉·英格尔斯(Willian Ingalls)的医生从一个长期经皮肾造瘘的31岁女性患者的右肾内取出一枚巨大结石,他是通过切开患者的窦道并用镊子取出了结石。 公元1880年在英国,人类首次通过肾切开术从健康人肾脏中取出结石,实施此手术的医生是亨利·莫里斯(HenryMorris),采用第12肋缘下斜切口,通过肾实质切开,他从一个年轻女性的肾内取出了重约31克的桑椹样结石。他是进行肾实质切开取石术的首位外科医师。随着肾切开取石术技术的发展,外科医师尝试了多种肾实质切开的方法,以减少出血的发生率。 公元1898年,亨利·莫里斯报告了经肾实质切开取石术者共34例,其中仅1例死亡。在刚开展肾切开取石术的阶段,外科医生们曾经设计了多种肾脏手术切口,以便减少肾实质出血。公元1887年,德国策尔尼(VincenzCzerny)医师第一次通过拉近肾缝合切口的两缘以控制出血和防止尿瘘的形成。此外,策尔尼医师在1887年进行了人类第一次开放肾部分切除术治疗肾细胞癌。公元1879年海内克(Heineke)医师首次描述了通过肾盂切开术来取出结石的方法。尽管此方法在扩大切口以取出较大结石时,可能会损伤肾盂后肾动脉,但是该术式很快受到赞同并被很多外科医生采用。第二例肾盂切开取石术于1881年由butlin完成。在手术的过程中,Butlin通过肾盂用手指触摸并取出结石。公元1889年,德国外科医生赫尔曼(Hermann Kummell)是第一个实施部分肾切除治疗结石性肾盂积脓的外科医生。尽管一些小样本病例研究认为肾盂切开取石后有很高的结石复发率,但当时的研究也显示,并没有发现部分肾切除比肾盂切开取石的结石复发率更低。1882年和1902年,约瑟夫·海尔特尔(Josef Hyrtl)和麦克斯·布罗迪尔(maxbrodel,现代医学插图之父)分别描述肾脏的一个相对无血管平面,此平面在肾凸面边缘中线后方0.5cm附近,通过这一区域可以进人肾集合系统,减少出血的发生率。在欧洲,以海尔特尔Hyrtl的名字来命名这一平面。但是在英国和美国,它被称为Brodel无血管线或者叫Brodel白线。虽然对Brodel无血管平面的发现是一项重要发现,但在肾切开取石时,仍有出血的问题。Brodel白线依然是我们今天肾实质切开取石与经取肾镜取石的标准解剖位置。1883年祖卡坎德尔(Zuckerkandl)医师首次描述了肾后筋膜,为了纪念祖卡坎德尔,将肾后筋膜命名为祖克坎德尔氏筋膜,另外,祖卡坎德尔描述了一种低位肾盂切开取石术,通过扩大肾孟切口到肾下极来完成取石。在祖卡坎德尔低位肾盂切开取石的基础上,Partner医师推荐一种肾盂V字形切口,V字的两肢朝向肾的上下两极。那个时代的外科医师尝试了多种方法用来控制持续术中出血的风险,包括压迫肾门血管和改进缝合方法。 1879年,Emmerr进行了首例经阴道输尿管切开取石术。次年,出现了经腹、经会阴、经骶部和经阴道途径输尿管切开取石术。膀胱镜被应用以前,许多输尿管取石方法都是盲目进行的。在1898年,亨利·莫里斯Morris认为输尿管手术是那个时代的一个重要进步,但至今已无多少记载。1879年,纽约的Thomas Emmet发表了一篇关于三名女患者结石阻塞远端输尿管的报道。他打开了一名患者的膀胱,用镊子取出了结石。对第二名患者,他利用经阴道壁切开方式取出了结石。这些操作是外科医生对输尿管结石确定诊断的首次记录,也是有效而且成功地输尿管切开取石的首次记载。在以后的多年里,大量的术式得以应用,包括经腹膜、经会阴、经骸骨、经直肠和经阴道等方法。 1885年,Dickjinson报告22例因结石而行肾脏实质切开(nephmtnmy)的病例,发现其中的8例肾脏并没有结石存在;行肾切除的16个肾脏中,7例肾脏没有结石存在。如此高的误诊率,严重地影响了尿路结石诊断和治疗的准确性,甚至一些医师因误切肾脏而获刑。1896年问世的X线将泌尿外科的发展推向了一个新的里程,从此以后,泌尿外科医生有可能在手术前对患者作出正确的诊断。1896年2月,苏格兰医生约翰·麦金泰在格拉斯哥皇家医院设立了世界上第一个放射科。1896年Maclntyre做出了首例依X线进行的肾结石的诊断。第一张尿石症患者的X线片曝光时间为12分钟。随着1896年以后放射学领域的快速进步,肾盂切开取石术成为肾结石手术治疗中的主流方法。1898年,Kolischer成功地完成了输尿管内的操作过程。在手术中,他用一条数英尺长的输尿管导管插入患者的输尿管内进行结石定位,然后注入30ml无菌油润滑。一小时后,患者即自行排出结石。那时,用做输尿管取石的器械包括各种镊子、取石篮和取石器。 从1880到1890年,外科手术前需要的四项基本先决条件终于被制定出来并且被广泛承认。这四项基本先决条件是①完备的人体解剖知识②控制出血的方法以及保持术中止血③通过麻醉来保持无痛④对感染本质的解释以及通过精细技术来营造一个术中的无菌环境。在医学领域,各种新技术、新方法如雨后春笋,蓬勃发展。输血技术解决了失血问题,影像学技术的进一步地进步如逆行肾盂造影术、排泄性尿路造影有利于结石的诊断和手术治疗。肾窦内广泛肾盂切开取石术是当代肾脏开放手术最重要的进展。同时,研究者开始探讨结石的发病因素如感染性结石、尿酸结石,胱氨酸结石,草酸钙结石。20世纪下半纪,B超技术,CT技术在泌尿外科的应用,更是促进了泌尿外科的发展。1929~1957年间,弗莱明发现青霉素,瓦克斯曼发现链霉素、金霉素、土霉素、四环素,这些抗生素对控制细菌性感染疾病起到关键作用。 20世纪之前,泌尿外科多年来一直是由普外科医师来担当,早期的泌尿外科医师也来自于普外科,最典型的例子就是被称为现代泌尿外科之父的休·扬(Hugh Hampton Young),休·扬才是历史真正意义上的第一泌尿外科医生。他开创了泌尿外科的新纪元。休·扬是经肾盂切开取石术标准化的倡议者。建议耻骨上膀胱切开取石代替经会阴切开取石。1902年,休·扬报告了扩张输尿管下段使输尿管结石排出的治疗方法。 1904年,Fenwick通过吸取的方法治疗输尿管结石。1945年,Dourmashki用各种导管、气囊和取石钳处理1550例输尿管结石患者,成功率达81.5%。公元1910年,纽约的Gibson设计了一种平行于腹股沟并位于其上方的切口,通过这一切口,不经腹膜就可以探查到远端输尿管,甚至其膀胱入口处。这一安全而且相比较来说容易的术式使得开放性输尿管切开取石术有了相当高的地位。平行于腹股沟的输尿管下段结石切开取石的切口又称Gibson切口。1906年,Voelcke和VonLinchienberg开展了逆行肾盂造影术。1923年,排泄性尿路造影在美国Mayo医院正式开展,并通过口服或者静脉注射碘盐的方法来显露尿路的内部结构。影像学技术的进步推动着泌尿外科事业不断地向前发展。Lower于1913年指出肾盂切开取石比肾实质切开取石更安全、更简单。然而,当时曾有一些报道指出,肾盂切开取石后,结石的复发率较高,从而使肾盂切开取石术一度受到了冷落。以后,更详细的研究证实了肾盂切开取石与肾实质切开取石两者之间术后结石的复发率比较并没有明显的差异。在此基础上,伴随肾盂造影技术,肾盂切开取石迅速被广泛地开展。从此,创伤性较小的肾盂切开取石术被广泛地推广应用。尽管Brodel无血管线的发现巳经是当时肾脏解剖学的重大进展,但是,人们觉得肾实质切开取石时,出血仍然是一个至关重要的问题。为此,各种不同的肾脏手术切口设计仍然在探讨之中。1908年,Zuckerkand进行肾盂肾下极切开取石术。1911年,Cullen和Derge首先提出鹿角形肾结石的问题。他们在手术中用一条小银线提起肾动脉,使其达到既能够广泛地暴露肾实质切口,又能够避免因为取石而造成严重出血的目的。然后,在肾脏的后缘做一“
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心3299人已读 - 医学科普 PCNL之花的绽放:Chinese-B超-PCNL
原创:吕建林博士金陵医学高峰论坛前天 和悠悠人类历史长河相比,区区五十余年的PCNL发展史,不过是石火光中的一瞬而已。相比于残杀同类以建功立业的所谓“人物”,那些为拯救万千生灵而呕心沥血与死神抗争的人,才是我们人类的骄傲,才是真正值得铭记的英雄。十九世纪末,西方传统医学在生命科学体系完成基本构架之后,逐步摆脱了黑暗与蒙昧,开始了在现代医学轨迹上的漫漫征程,各个分科与专业在科学之火的指引下迅速攻城略地到处开花结果,号称“医学之花”的外科的发展尤为引人注目。 公元1734年,名为拉菲(Lafite)的医生切开一名患有腰部包块伴有高热不退的患者肿物时,引流出大量的脓性液体,但脓性液体引流出后,患者体温仍不退,大约20天后,又有大量脓液聚积,拉菲(Lafite)医生再次将患者的脓性液体引流完后,探查了切口,在肾区发现了一枚结石,他扩大了原切口并切开肾,从肾内取出两枚结石,此后患者病愈。4年以后,拉菲医生又遇一例特殊病人,该病人在11年之前曾因腰部脓肿行脓肿切开并引流,但切开引流术后,伴有持续性尿瘘的存在。拉菲医生检查该病人后,认为这位患者伴有肾结石,拉菲医生将患者尿瘘的窦道切开,并从患者肾内取出了结石。据此,拉菲医生得出结论:在第一次手术干预时就应该尽可能取出结石,避免让患者接受更多的手术治疗。 早在公元10世纪,阿拉伯已有经腰部戳孔取石的传说。1941年Rupel和Brown首次描述了经皮肾取石术,他们从以前肾造瘘术时形成的手术通道里取出了结石。1948年,Trattner在开放手术中用内腔镜对肾盂进行了检查。然而直到1955年,Goodwin才首次描述了通过放置经皮肾造瘘管排空一个严重积水的肾,开创了经皮肾造瘘技术的新纪元。由于他是在无放射技术引导下完成的这一操作,所以引流管是在不可视的情况下放置的。1973年之后,德、美、日等国不断生产和改进各种硬性和可曲性肾镜,促进了这一技术发展。 1965年Bartley的seldinger法X光透视定位PCN,,1976年Pederson的超声引导下PCN。1976年Fernstrom和Johannson首次报道他们建立了经皮专一用于取石的方法,应用肾镜通过经皮穿刺扩张的肾造瘘通道用套石篮成功取出肾盂内结石。1981年,Wickbam和Kollett将该技术命名为“经皮肾镜取石术”。1981年Pfister等的Trocar-needle技术和Segal等的Catheter-needle技术,1983年Hunter,Lawson逆行径路穿刺方法及1983年Claymen的气囊一步扩张方法,使这项技术越来越准确和安全。经皮肾技术才日益受到重视并获得不断发展,成为新兴的腔内泌尿外科技术。80年代,Alken和Clayman等在此基础上成功施行肾镜下取石术,并将超声碎石术和液电碎石术在PCNL中成功应用,由于其微创的本质特点,逐渐受到全球泌尿外科医师和患者的欢迎。1997年Jackman等介绍了微创肾镜(F11)在儿童结石中的应用。微创肾镜为腔内碎石的广泛开展奠定了基础。 但经皮肾造瘘和经皮肾镜术本身有一定的侵入性,手术器械和操作过程较繁琐,需要扩张通道较大易损伤致肾出血,尤其是肾脏积水不明显者,往往需要二期手术取石,粗大的肾镜镜身无法抵达输尿管上段等,都影响了该项技术的临床推广应用。21世纪是一条很有趣的分界线。1984-2000年,想要发展微创的医生面临的社会环境非常艰苦,无人知晓。因为每一位外科医生当时都以自己的“那把刀”为傲,手术自然是越大越好,越能证明自己技术精湛。在结石方面,李逊教授起到了承上启下的作用,早年继承了泌尿外科老一辈专家吴开俊教授的艰苦奋斗、大胆创新的精神,不断开拓进取,开创了MPCNL时代。作为微创经皮肾镜取石术开拓者,培养一大批泌尿外科人才,推动了泌尿外科微创技术的发展。 吴开俊教授、李逊教授、曾国华教授,三代广医微创人以及他们的团队创建了独特的“中国式Mini-PCNL”。此后中国式Mini-PCNL推广开后,历时5年,曾国华教授及其团队发明了Super-Mini-PCNL。 先进的现代医疗设备为医学进步带来便利,然而PCNL穿刺方法却是值得商榷的问题。在过去,我们只能在x光下进行定位穿刺手术。x光对身体有害,研究者开始提倡使用对医生辐射更少的B超定位。 从一定视角来看,B超定位下的PCNL,应该更具有中国特色,也更具有其伟大性,其伟大并不在于一开始国外专家的反对,更在于中国人的聪明才智与灵巧性。 在行业内,李建兴的名字几乎与B超定位下的PCNL绑在了一起,也正是他,在骇人的“三鹿奶粉事件”中,从死神的手中成功拯救了百余位小天使。经历了三鹿奶粉事件,李建兴创下了职业生涯中手术量的记录——一天内28台手术,3分钟快速建立通道,平均每台手术二三十分钟,一次性清除患儿体内的结石,无一失手……成为了令同行推崇的标杆和经典,他也因此被业内尊称为“神之手”! 李建兴的故乡是“三面荷花四面柳,一城山色半城湖”的泉城济南。广袤富饶、人杰地灵的齐鲁大地赋予了他朴实率真、勤奋进取的优良品格;孔孟儒学、中庸之道的文化传承给予了他温雅谦恭、仁医博爱的处事哲学。1985年毕业于南京铁道医学院(现为东南大学医学院)。医学院毕业后,李建兴回到了故乡从医。泌尿性结石是泌尿外科最常见的疾病之一,也是采取手术干预的重点病,如何在这块“大石头”上实现微创?李建兴先在结石定位上下起了功夫。传统的结石定位主要通过X射线实现,能否以无辐射且更加精确的B超代替,李建兴从头学起,白天和患者一起去超声科看技师操作,晚上回到科室,自己再学着重新操作一遍,判读报告。 1990年李建兴抽在的科室有一台随体外碎石机引进的小B超机,屏幕只有巴掌大小,因为固定架损坏,就把这台小小的B超机留在了科室。李建兴利用夜班时间从最初级的B超知识开始学习。当时李建兴对B超操作以及基础知识几乎是两眼一抹黑。李主任想到这样一个办法:领着患者做完B超检查后,拿着超声科出的报告重新给病人做一遍检查,用逆向推导的方式与检查报告和书本理论互相印证。给他的B超操作以及图像识别等方面打下了坚实的基础,并且,这些知识在十余年后开展经皮肾镜时提供了极大的帮助。经过反复的尝试,李建兴成功地将B超定位技术应用到了经皮肾镜手术中,在大量的实践后,他和他的团队率先提出了两步法建立标准通道,即先通过B超定位,进行经皮肾镜穿刺,再扩张通道,实现碎石取石术。两步法的微创与高效,逐渐成为了行业里的技术规范,使各类复杂上尿路结石的病人得到了创伤最小、成本最低、效果最佳的“微创治疗”。 B超定位下经皮肾镜技术的开展,让李建兴所在的医院迅速提升至省内的前沿,李建兴也凭借着扎实的临床知识和过硬的技术,而先后获评山东省岗位能手、铁道部外科技术人才等荣誉称号。2004年,北京朝阳医院副院长、泌尿外科主任邢念增教授,从山东引进了李建兴医生,当时肾结石的治疗都是在X光引导下做经皮肾镜手术,引进李建兴医生后,他们探索尝试在超声引导下做经皮肾镜手术,并取得了成功,在国内和国际上被广泛接受和推广,如今李建兴教授担任着清华长庚医院泌尿外科主任,成为结石领域的知名专家。 在长期的临床实践当中,李建兴和他的团队建立了硬镜改良的课题。经过反复实践和研发,2014年3月26日,国内首个软硬质电子经皮肾镜问世,这项以李建兴的名字命名的“建兴镜”软管不仅能弯成细钩,还能在270度转弯半径内“左顾右盼”,在肾内无障碍碎石,同时进行活检、切除肿瘤等操作。“建兴镜”一举拿下了多项国内外发明专利,这一独立研发也成为了首次将电子镜应用到国内外科领域的国产产品,打破了目前医疗器械行业外科电子镜长期被外企垄断的格局。 最先进的医学技术、理念大都来自欧美国家,但中国的李建兴却是国际泌尿系结石微创治疗的引领者之一。正是这位儒雅的中国医生,让国际结石领域刮起“中国风”。上到国家领导人,下到普通百姓,从残奥会选手,到“三鹿奶粉事件”的“结石宝宝”,李建兴为多少患者解除了病痛,他自己都数不清了。 孙颖浩院士说过,从医要经历‘求进—求艺—悟道’三部曲。最开始是学技术,求进步;然后要把手术做得像优美的艺术;最后就是领悟医学之道,成为大医。“艺多不压身”,这是李建兴主任常常提到的一句话。正是因为有了这样刻苦学习的精神,李建兴主任在医学这条路上一步一个脚印走的异常坚实。现如今,李建兴主任不仅在国内泌尿界极具人气,并且远赴台湾、日本、新加坡以及欧美各国传道授业解惑,让世界了解中国泌尿外科飞速的发展和中国泌尿外科人的风采。
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心1959人已读 - 就诊指南 【述评】再谈尿路结石治疗中需重视的几个关键问题
期刊来源:中华泌尿外科杂志, 2018,39(9) : 644-646 作者:杨嗣星 叶章群 * * 摘要 近年来我国尿路结石治疗领域取得了诸多成就,如一大批前瞻性或多中心研究取得成果并转化、一大批具有自主知识产权的设备和器械的研制成功并应用于国内外临床、一大批新技术在临床普及推广等,大大缩小了我国尿路结石治疗技术与世界最发达国家的差距?但是,在这百花齐放快速发展的同时,我们也要清醒地看到现今尿路结石治疗领域还存在着一些不够规范的现状,以及由这些不规范所带来的某些临床问题?为进一步规范临床技术的行为,本文就现今尿路结石的治疗现状进行分析,并针对该现状着力深入思考,重点强调在尿路结石治疗中需重视的几个关键问题? * * 近年来,我国尿路结石治疗领域取得了诸多成就,如末段可弯输尿管镜的研发及临床应用[1]、物理振动排石机和超微经皮肾镜 (super mini PCNL,SMP)的研发及临床应用[2-5]、经自然通道的硕通镜钬激光碎石术[6]、α-受体阻滞剂在治疗上尿路结石中的应用[7]等,一大批前瞻性或多中心研究成果、一大批具有自主知识产权的设备和器械的研发并成功转化应用于国内外临床,以及一大批新技术的普及推广,大大缩小了我国尿路结石治疗技术与世界最发达国家的差距?但是,在这百花齐放快速发展的同时,我们也要清醒地看到现今尿路结石治疗领域还存在着一些不够规范的现状,以及由这些不规范所带来的某些临床问题?为进一步规范临床技术的行为,本文就现今尿路结石的治疗现状进行分析,并针对该现状着力深入思考,重点强调在尿路结石治疗中需重视的几个关键问题? 一、尿路结石治疗现状分析 众所周知,对于直径<2 cm的肾结石和直径<1 cm的输尿管上段结石,EAU和AUA指南以及CUA指南均推荐体外冲击波碎石(SWL)为首选的治疗方式[8-9]?然而,临床工作中一些医师对此类患者仍选择手术而非SWL?对于发病2周以内、直径5~10 mm的尿路结石,药物排石治疗的疗效较高?文献报道,直径<6 mm输尿管结石药物治疗的排石率可达88.9%[10],其中位于输尿管下段的排石率甚至可达到98%[11]?所以,对这类结石患者应首选药物治疗而不应该考虑手术?而实际工作中一些医师仍首选输尿管镜钬激光碎石术,因此在尿路结石治疗中,SWL和药物治疗的确要引起我们的重视? 在治疗尿路结石手术方法的选择上,我们经常看到这样的例子:患者先后到几家医院就诊,不同医院针对同一例结石患者所选择的手术方法不同,同一家医院不同的科室针对同一例结石患者所选择的手术方法不同,甚至同一科室不同的医疗组针对同一例结石患者所选择的手术方法也不同?另外,由于技术及管理的不规范,尿路结石治疗中SWL、经皮肾镜取石术(PCNL)、输尿管镜等技术都存在适应证掌控不严格的情况,导致治疗中可能给患者造成严重出血、输尿管梗阻、脓毒血症等并发症?这些现象虽不是主流,但也从侧面反映出专项技术应用的标准化、规范化应该引起我们的高度重视? 临床上还有一种现象:大多数医师总是认为碎石是“王道”,一看到结石就思考着如何碎石及采用什么方法碎石,很少向自己发问:“该患者为何患此结石?”?绝大多数的患者也认为,碎石取石结束就万事大吉,很少向医师发问:“我为何患肾结石?如何避免不再患结石?”?尿结石不仅是长了一个孤立的结石,而是患了一种病(结石病),其发生与不同地区的地理气候环境、人文风俗、生活习惯[12],以及与患者的局部解剖结构、遗传、饮食习惯、营养结构、代谢等方面密切相关[13]?这就要求我们在诊断和治疗尿路结石时,一定要思考结石的成因,一定要重视查找尿路结石的病因? 另外,尽管我们强调经皮肾镜手术时穿刺要精准,但大多数基层医疗单位尚缺乏很好的设备;尽管我们强调输尿管镜(硬镜、软镜)技术实施过程中肾盂内压的监控,但迄今为止还没有理想的设备和装置供临床应用[14]?这就要求我们除了临床工作外,还要重视设备和器械的改进和创新,尤其要重视自主创新? 二、尿路结石治疗中需重视的问题 1.要重视SWL及药物治疗:在国内外有关尿路结石治疗的指南中,SWL都有重要的一席之地,尤其是对直径<2 cm的肾结石和直径<1 cm的输尿管上段结石应首选SWL?这是我们一直强调需引起重视的问题?目前,已有很好的双冲击波源碎石机[15],碎石术后还可采用药物或者物理振动排石机协助结石碎片的排出[16-17]?另外,还有许多用于尿路结石治疗的药物也应该引起我们足够的重视:如口服别嘌呤醇及碱性药物治疗尿酸结石[18]、口服α-受体阻滞剂有利于输尿管结石尤其输尿管下段结石的排出[19-20]、口服噻嗪类利尿剂及碱性枸橼酸盐用于含钙结石的预防性治疗等[21]? 2.要重视各种治疗技术标准化和规范化的落实:我国新近的流行病学调查结果显示,肾结石的患病率已高达5.8%,我国南方地区肾结石的患病率已突破10.0%[22]?面对如此众多的尿路结石患者,推行治疗方法的标准化和规范化就显得十分重要?尽管我们在技术培训、指南编写、学术交流等方面做了大量的工作,但面对众多的医疗机构尤其是县级和县级以下的医疗机构的人员培训仍需下大力气?建议要建立一流的培训学院、组织一流的师资队伍、编写一流的培训教材、装备一流的培训设施,针对尿路结石治疗的各项专项技术进行培训、考核、上岗?其中尤其重要的是师资培训?可以预言,若我们在标准化和规范化方面做好了,我国治疗尿路结石的数据将是全球最大的数据,我们的临床技术将会快步迈向世界一流水平? 3.要重视结石的病因与预防:鉴于结石病的病因经常被忽略,建议在结石病患者的诊疗过程中,在确定采取什么方法碎石取石时,必须弄清楚该患者为什么患结石、为什么经常复发、为什么总是伴有尿路感染等问题?引起尿路结石的病因众多,如有无马蹄肾、髓质海绵肾、肾盂输尿管连接处梗阻、输尿管狭窄等解剖因素?有无胱氨酸尿症、原发性高草酸尿、原发性肾小管酸中毒等遗传因素?有无甲状旁腺功能亢进、高尿酸血症等代谢因素?有无平时很少饮水,过多饮用咖啡、红茶,摄入过多高钠、高嘌呤食物等与饮食习惯相关的因素等?另外,在治疗结石病患者时,一定要详细了解病史,记录好每例患者的病例档案,包括生活环境、饮水习惯、饮食习惯,对结石复发的患者更需要了解其治疗经过,以及尿液分析、结石成分分析、血液生化检查结果的特点等,这些对确定结石病的病因都有很大的帮助[23-25]? 4.要重视自主创新破解难题:我国近些年在尿路结石治疗领域取得了诸多成就,举世瞩目?然而,尿路结石治疗领域里仍有许许多多的难题需要解决,更需要我们自主创新?譬如:①在治疗方面,我们需要更细的输尿管硬镜、软镜;我们需要更好的软硬一体的经皮肾镜,这些镜体的尖端最好都有监控肾盂内压的装置;在SWL方面,我们需要更好的体外冲击波碎石机,尤其是对肾脏完全无损伤的智能化机器;在激光碎石方面,我们需要对细胞既无热损伤又能完全将结石粉末化的激光机?②在尿路结石病因学研究和结石复发的预防方面,是否能从患者排出的尿液中找到每例患者的个体的答案,是否能从源头防控含钙结石、尿酸结石的代谢等一系列问题,都需要我们采取自主创新的方法破解难题? 三、建议建立尿路结石的整体化防治单元 尿路结石治疗的目标:一是清除结石保护肾功能,二是祛除病因防止结石复发?因此,结石治疗的“治”与“防”应为一体,即在治疗结石的同时就应想到是否有明确的病因及如何防止结石的复发? 建议要建立尿路结石的整体化防治单元:应多学科并举,构建以泌尿外科、肾内科、内分泌科医务人员和社会志愿者共同参与的多学科协作模式,建立整体化防治单元? 结石的治疗方案应该多元化、个体化;结石成分分析是尿结石的病理依据;尿液成分分析则为指导患者防控提供依据,是个体化治疗中的必备要件? 推进从结石的碎石-取石-排石治疗、结石成分分析、代谢分析,到社区保健饮食指导、个体化药物干预预防、健康教育等全方位覆盖的诊疗模式,并通过积累随访的规范数据,建立结石预防的大数据,制定预防规范,最终达到以最小代价清石、从源头防控结石的目的? 参考文献(略)
杨瑞 主治医师 天津医科大学第二医院 尿石症治疗中心899人已读





